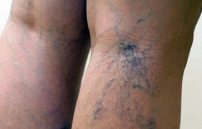
При повреждении структуры венозных клапанов нарушается адекватный кровоток, происходит застой жидкости. По мере усугубления патологического состояния отмечается деформация, растяжение сосудов, вены приобретают изогнутый, узловатый вид, синюшность.
Нарушение может быть обусловлено развитием варикозного расширения вен, тромбофлебита. Сосудистые звездочки или сеточка доставляет массу дискомфортных ощущений, особенно женщинам молодого возраста.
Симптом чаще всего наблюдается на нижних конечностях. Лечение преследует решение в первую очередь проблемы со здоровьем, а только потом направлено на устранение косметического дефекта. Тяжелые формы требуют лечение вен на ногах исключительно хирургическим путем.
О чем в этой статье:
Группа риска, симптоматика
Более склонны к заболеваниям вен и появлению сосудистых стенок женщины, это связано с колебаниями уровня гормона эстроген. Одну из основных ролей в прогрессировании варикозного расширения вен играет именно это вещество.
Наиболее интенсивное изменение показателей эстрогена наблюдается в период полового созревания, вынашивания ребенка, лактации, при менструации. Скачок гормона происходит во время менопаузы, сейчас увеличивается риск тяжелого течения варикоза.
Однако не стоит полагать, что заболеванием вен не страдают мужчины. Как правило, они обращают меньше внимания на состояние своих вен, обращаются за врачебной помощью уже при обострении недуга.
Предрасполагающим фактором у людей любого пола становится:
- наличие избыточной массы тела;
- наследственность;
- сидячая работа;
- малоподвижный образ жизни.
Обострение симптоматики патологии случается при длительном стоянии на ногах.
Без своевременного лечения у пациента нарастают признаки венозной недостаточности, появляется тяжесть в ногах, под кожными покровами проступают голубые сосуды. Варикозные вены больше всего видны с внутренней стороны ног от паха до щиколотки, на задней стороне икр.
Характерным симптомом станет появление мурашек на коже, синяки, приступы судорог в ночное время. При отсутствии адекватной терапии ноги сильно отекают, болят, на покровах появляются язвы, высыпания, в сосудах образуются тромбы, развивается глубокий тромбоз.
При спазмах сосудов ног признаки болезни приобретают более выраженный характер.
Стадии варикозной болезни
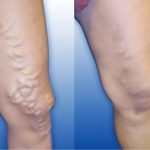
При определении стадии заболевания следует принимать во внимание длительность недуга, динамику, охват поражений, расположение воспаленных вен, наличие сопутствующих осложнений, их характер. Согласно одной из систем классификации различают две стадии компенсации болезни (А, Б) и одну декомпенсации.
В первом случае имеются немногочисленные жалобы на единичное расширение вен, отток крови практически не отличается от нормы. Во втором случае отмечается клапанная недостаточность, специфическая симптоматика.
При стадии декомпенсации устанавливается застой крови, развитие болевого синдрома, сопутствующих осложнений.
Основные методы лечения

Инвазивное лечение включает ряд видов оперативного вмешательства. Это может быть радиочастотная облитерация (РЧА), внутривенная лазерная коагуляция (ЭВЛК), склеротерапия.
Радиочастотная абляция предусматривает нагревание венозных стенок при помощи катетеров и биполярного генератора, процедура проводится под контролем УЗИ, не требует общего наркоза, разрезов кожи.
При внутривенной лазерной коагуляции пораженных вен:
- нет необходимости в госпитализации больного;
- перекрытие рефлюкса проводится как для большой, так и малой подкожной вены;
- травматизация минимальная.
Эндовазальная лазерная облитерация варикозных вен (ЭВЛО) способствует воздействию на поверхность вен. Под лучом лазера в крови образуются микроскопические пузырьки пара, происходит коагуляция белка, повреждение эндотелия, запечатывание вены. Подобное лечение противопоказано при флебите, тромбофилии, поскольку есть вероятность развития тромбоэмболии.
Некоторые вены отлично поддаются лечению при помощи склеротерапии. Данная процедура больше проводится на мелких венах. Склерозант является веществом, склеивающим пораженные участки. Его вводят внутрь воспаленного кровеносного сосуда, происходит его перекрывание, теряется способность нести кровь.
С течением времени блокированный сосуд замещается новыми венами, полностью вещество рассасывается спустя 2-6 месяцев. Сразу после вмешательства рекомендовано носить компрессионное белье, такая мера позволяет:
- повысить эффективность лечения;
- ускорить выздоровление;
- сократить период реабилитации.
Когда сосуды нельзя вылечить рассмотренными выше методами, показано тотальное удаление вены от самой щиколотки до области паха. Зачастую серьезные хирургические операции проводятся при воспалительном процессе в крупных венах. В ее ходе доктор производит пару надрезов небольшого размера.
Процедуре предшествует подробное ультразвуковое исследование, оно помогает определить оптимальный ход вмешательства. Существуют и минусы операции, к ним относят наличие шрамов, необходимость использования общей анестезии.
Наиболее эффективные лекарственные препараты
Основной препарат против варикоза – венотоники. Таблетки способствуют укреплению вен на ногах, становятся профилактическим средством против тромбов, загущения крови. В эту группу относят лекарства: Антистакс, Венарус, Флебодиа, Детралекс, Эскузан, Венорутон.
Дополнительно принимают средства против образования тромбов, от вздутия вен, они обычно имеют в составе аспирин. Популярным представителем таких препаратов является Кардиомагнил. Для ликвидации воспалительного процесса потребуются еще и нестероидные противовоспалительные средства:
- Диклофенак;
- Индометацин;
- Тромбопол.
При наличии пигментированных участков принимают Гинкор-форте, при отечности проходят курс средством Веносмин, глюкокортикостероидные препараты.
Любые из названных таблеток должны приниматься по назначению доктора, он подбирает медикаменты в зависимости от степени тяжести заболевания, наличия противопоказаний, индивидуальных особенностей организма больного.
Лечение народными средствами

Потребуется взять одну часть овоща и две части масла, смешать до однородной консистенции, приложить к больному месту. Затем поверх ноги наматывают лист пергамента, закрепляют повязку шерстяным шарфом, оставляют на ночь.
Можно делать компрессы из кислого молока, смешав с измельченной полынью. Массу перекладывают на марлю, оборачивают ногу и не снимают до утра. Длительность лечения определяется в индивидуальном порядке, но должен составлять не менее пяти суток. Делают перерыв и возобновляют курс.
Избавляться от варикоза можно крапивой, для лечения хорошо подходит настой. Вены перестанут вздуваться, если:
- 2 большие ложки растения залить стаканом кипятка;
- настоять, процедить;
- выпивать по четверти стакана.
В течение дня следует принять 3 порции настоя. Лечение проводят 2 недели подряд, делают перерыв на несколько суток, повторяют курс.
Для разнообразия практикуют лечение напитком из мускатного ореха. Столовую ложку сырья заливают стаканом кипятка, отправляют настаиваться 30 минут, принимают по стакану настойки. Порцию выпивают перед завтраком, затем через 2 часа.
Протирать воспаленные вены можно соком алоэ или каланхоэ. Берут половину литровой банки вымытых листьев растения, заливают доверху медицинским спиртом, настаивают в темном прохладном месте 14 дней. Перед сном полученным средством смазывают ноги, стопы.
Хорошие отзывы получила настойка из конского каштана. 50 г цветков заливают 500 мл спирта, настаивают 2 недели, каждый день взбалтывают, процеживают, принимают по большой ложке, запивая теплой водой трижды в сутки.
Способы профилактики варикоза

При предрасположенности к проблеме рекомендовано носить компрессионное белье, поддерживать оптимальные показатели веса, регулярно заниматься физическими нагрузками.
В течение дня по возможности необходимо прилечь, сделать несколько упражнений для ног. В горизонтальном положении:
- по одному разу поднимают ногу;
- резко расслабляют;
- встряхивают.
Аналогичные движения повторяют со второй ногой. В целом делают по 10-20 раз. По необходимости лучше выполнить как можно больше разнообразных гимнастических упражнений. Немаловажно долго гулять на свежем воздухе, кататься на велосипеде или заняться плаваньем.
Полезно по утрам делать гимнастику, не вставая с постели, нижние конечности подготавливают к нагрузкам. В положении лежа сгибают и разгибают ноги, производят круговые движения, упражнение велосипед, его повторяют двумя ногами одновременно, а потом поочередно. Для улучшения состояния ног, оттока крови рекомендовано сделать 2 подхода по 5-10 минут.
После встают с кровати, становятся на носочки таким образом, чтобы пятки максимально оторвались от пола, и резко опускаются. Таких подъемов делают 60 за подход, повторов – до 5 раз в сутки.
Женщинам следует отказаться от ношения неудобной и узкой обуви на высоком каблуке, поднятия тяжестей. Немаловажно обратить внимание на питание, пациентам с начальными стадиями варикозной болезни показано обратить внимание на диету Болотова.
Как лечить варикоз расскажет эксперт в видео в этой статье.