О чем в этой статье:
Классификация
Гематомы в зависимости от способа образования подразделяются на несколько типов. с – то есть полученные от ударов, чаще всего твердыми тупыми предметами по мягким тканям. При ударе повреждаются кровеносные сосуды различного размера и калибра, из поврежденных сосудов начинает изливаться кровь, раздвигая под давлением мягкие ткани – образуется скопление крови.
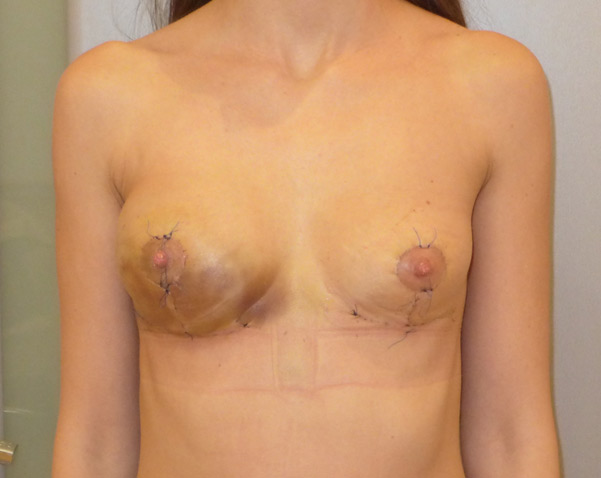
гематомы после пластики молочных желез
Послеоперационные – особая разновидность травматических гематом. Гематомы после операции – это, в принципе, обычное послеоперационное осложнение или даже вариант нормального течения послеоперационного периода. При любом оперативном вмешательстве, так или иначе, повреждаются сосуды кожи, подкожной жировой клетчатки, мышц и других мягких тканей. Разумеется, по окончании операции врач максимально восстанавливает целостность тканей и ушивает или прижигает крупные сосуды. Однако, в связи с особенностями операции или послеоперационного периода, а также индивидуальными характеристиками организма больного, иногда после операции кровь может незначительно просачиваться сквозь швы и образовывать гематомы.
Спонтанные – это особый вид образований, характерный для людей с заболеваниями сосудов, наследственными или приобретенными заболеваниями свертывающей системы крови. Различные васкулиты – воспалительные заболевания сосудов, аномалии строения сосудистой стенки и даже банальный атеросклероз приводит к повышенной ломкости сосудов. Такие пораженные кровеносные сосуды склонны к самопроизвольным разрывам и образованию гематом при полном покое пациента или минимальном воздействии на ткани – прикосновение или сжатие. При низком уровне тромбоцитов – тромбоцитопении, наследственных болезнях крови, гемофилии и других также могут возникать спонтанные кровоизлияния в ткани, вызванные минимальными повреждениями или даже на фоне полного благополучия.
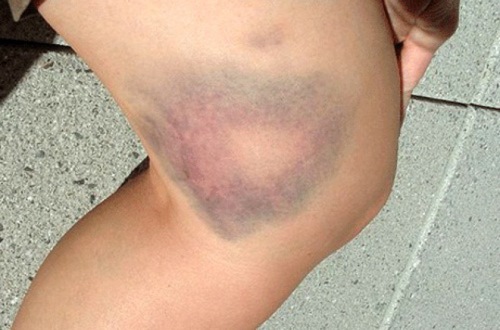
Подкожная гематома бедра
По расположению гематом в организме бывают нескольких локализаций. Подкожные гематомы или те самые «синяки» – скопление крови в подкожной клетчатке. Это наиболее простой вид гематом, однако при большой площади и глубине такие образования также могут быть опасными для здоровья пациента.
Мышечные гематомы – скопление крови в мышце под фасциальным футляром. Такие скопления крови часто сочетаются с подкожными синяками.
Субсерозные гематомы относятся к глубоким типам – это скопления крови в мягких паренхиматозных органах брюшной полости и забрюшинного пространства под их серозной капсулой – в печени, селезенке, почке, матке и т.д.
Внутричерепные – это скопления крови в толще вещества мозга. Это наиболее опасный вид гематом, несущий тяжелые последствия для пациента. Такие гематомы представляют собой настоящие сложности для врачей в плане лечения, диагностики и реабилитации.
Говоря о характеристиках, нужно вспомнить и о следующем распределении. Напряженные или пульсирующие. Это наиболее сложная форма гематом, поскольку в их полость продолжает изливаться кровь, все больше раздвигая ткани. Такие пульсирующие гематомы, увеличиваясь в размерах, могут сдавливать соседние структуры и взывают выраженный болевой синдром. Такие образования требуют срочной хирургической помощи – вскрытия, дренирования и ушивания или коагуляции питающего сосуда.
Ненапряженные или стационарные. Гематомы, питающий сосуд которых закрылся, уже не увеличиваются в размерах, кровь в их полости постепенно сворачивается, расслаивается на фракции и постепенно рассасывается – происходит процесс так называемого «цветения гематомы». Это довольно интересный процесс эволюции. Его ярко можно наблюдать на примере подкожных кровоизлияний. Вначале синяк багрово-синюшный, через 6-7 дней становится зеленоватым, затем, еще через 7-9 дней приобретает желтоватый цвет. Эти цветовые изменения обусловлены постепенными превращениями красного пигмента крови – гемоглобина, и широко используются в судебной медицине для экспертизы и определения сроков давности травм.
По наличию осложнений выделяют два вида. Осложненные – это скопления крови, которые могут подвергнуться вторичным изменениям: присоединению бактериальной флоры, инфицированию и нагноению. К осложненным кровоизлияниям также относят напряженные виды. Неосложненные – то есть их полость стационарна и проходит обычные этапы рассасывания.
Возможные осложнения
Оперативное вмешательство может повлечь за собой некоторые последствия. Самым распространенным из них является болевой синдром. При малоинвазивных методах удаления он практически не обнаруживается. В большинстве случаев выраженному болевому синдрому способствуют кроссэктомия и флебэктомия.
Через некоторое время после операции наблюдается незначительное повышение температуры тела. Обусловлено это воспалением крови, скопленной под кожными покровами. При ее чрезмерном количестве наблюдаются комки, которые при пальпации оказываются слишком болезненными. Данный симптом появляется после того, как удаляют варикозные вены. На кожных покровах могут появляться покраснения, это указывает на бактериальное воспаление. Если не устранить проблему, то сохраняется вероятность инфицирования.
Во время операции на венах производится надрез в паховой области. Процедура безболезненная и безобидная. Однако во время проведения надреза возможно повреждение лимфатической системы. Впоследствии это вызывает некоторый дискомфорт.компрессионные чулки или колготки . Что касается двигательной активности, то она необходима. Однако в первые сутки после оперативного вмешательства по удалению варикоза необходимо давать минимальную нагрузку на конечности.
У некоторых пациентов рубцы исчезают самостоятельно, у других — образовываются неприятные келоиды.
Удаление вен посредством флебэктомии может повлечь за собой некоторые последствия, поэтому пациенту необходимо тщательно следить за собственным состоянием. Последствия могут появиться через некоторое время после оперативного вмешательства.
После операции по удалению вен на ногах необходимо тщательно соблюдать все предписания врачей. Даже если в первые дни человек чувствует себя хорошо, то через время могут проявиться осложнения
Поэтому важно начинать следить за собственным состоянием спустя несколько часов после оперативного вмешательства
Для снижения риска развития осложнений необходимо соблюдать весь комплекс послеоперационных профилактических мер. Ни в коем случае нельзя игнорировать его и пытаться самостоятельно справиться.
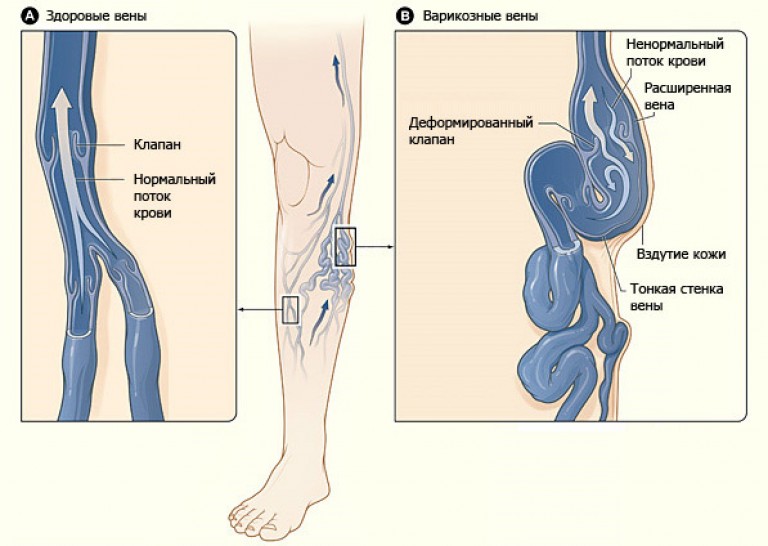
Варикозная болезнь – патология, при которой происходит расширение вен, их увеличение по длине и диаметру, что приводит к нарушению кровотока. В результате повышенного давления возникает недостаточность артериальных клапанов, снижение поступления кислорода в ткани и развитие гипоксии. Заболевание требует обязательного лечения, при прогрессировании варикоза появляется необходимость в удалении патогенических факторов. Единственный способ частичной или полной ликвидации пораженных областей – это операция, так как консервативная терапия не всегда оказывается эффективной в запущенных случаях.
Многие пациенты оттягивают визит к флебологу, доводя состояние варикозных вен на ногах до критического. Это осложняет и усугубляет течение болезни. По данным Всемирной организации здравоохранения на операции по ликвидации варикоза приходится 5 % среди всех хирургических манипуляций. Заболевание чревато последствиями и может вызвать осложнения для ног, вплоть до потери трудоспособности. Существует несколько методик: удаление при помощи лазера, флебэктомия, эндоскопические вмешательства, склеротерапия. Показаниями для операции при тяжелой форме варикозного расширения вен на ногах являются следующие факторы:
1. Прогрессирующие изменения кровообращения.
2. Выраженная клиническая картина с явным наличием узлов.
3. Развитие недостаточности клапанного аппарата при варикозе.
4. Подключение трофических проявлений.
5. Сильные отеки, появляющиеся в результате долгих статических нагрузок.
6. Гиперпигментация кожи, свойственная 4 стадии варикоза.
7. Присоединение стрептококковой инфекции или гриба.
8. Венозная микробная экзема на ногах.
9. Рубцовое перерождение эпидермиса и подкожной клетчатки – липодерматосклероз.
Существует ряд противопоказаний к операции на варикозном расширении вен:
- Преклонный возраст пациента, при котором увеличивается риск осложнений и негативных последствий.
- Воспалительные процессы нижних конечностей.
- Беременность и период кормления грудью.
- Тяжелая форма сахарного диабета при варикозе.
- Нарушение артериальной циркуляции и оттока лимфы.
- Злокачественные образования.
- Наличие большого количества тромбов.
- Кожные инфекционные заболевания.
Меры профилактики
Главная задача после операции — это профилактика возникновения осложнений или повторного развития варикоза. Ведь с помощью хирургического вмешательства не устраняется сама причина болезни.
В состав послеоперационной реабилитации для повышения тонуса кровеносных сосудов должны входить:
- умеренные физические нагрузки
- эластическая компрессия
- лекарственные препараты
- физиотерапевтические процедуры.
Избавившись от варикоза, после операции важно избегать малоподвижности. Уже через пару часов необходимо начинать садиться и делать упражнения
- сгибание – разгибание ног
- движения ступнями.
В состоянии покоя ноги следует держать в приподнятом положении. Поможет специальный массаж нижних конечностей. Нужно носить фиксирующую эластичную повязку или чулки. Эластичные чулки бывают разной степени компрессионности, поэтому покупать их нужно по рекомендации врача.
Доктор может приписать прием кроверазжижающих медикаментов:
- аспирина;
- кардиомагнила;
- трентала.
Есть ограничения для приема горячих ванн, посещения сауны. Общие меры профилактики варикоза после операции включают:
- физическую активность;
- ходить босиком;
- включение в рацион питания гречки, цитрусовых, ягод облепихи, шиповника, земляники, рябины, малины;
- контроль веса;
- правильный подбор обуви.
Рецидив варикоза после флебэктомии
Риск появления рецидива после флебэктомии достаточно велик. Он оценивается в 50% на каждые 5 лет после удаления вен. По различным данным, рецидив после операции наблюдается в 5–80% случаев.
Почему это происходит
При флебэктомии, которая считается травматичным оперативным вмешательством, на поврежденной конечности делаются надрезы, через которые производится иссечение больных вен. Сопровождается длительным периодом реабилитации и формированием рубцов.
После лечения пациента часто беспокоят болезненные ощущения в оперированной конечности, скопление крови под кожей, гематом, имеющих склонность к нагноению. При случайном повреждении лимфатических узлов развивается сильная отечность конечности, для устранения которой назначается пункция.
Как лечить патологию
В некоторых случаях после проведения оперативного вмешательства дополнительно можно применять противоотечные и кроверазжижающие средства, а также медикаменты, предназначенные для активизации кровообращения и укрепления стенок сосудов. Лучшее лекарство подбирается врачом в индивидуальном порядке — Детралекс, Венарус, Флебодиа.
Особое внимание после оперативного вмешательства нужно уделять состоянию кожи. На протяжении 1–3 недель пациент будет вынужден носить послеоперационные швы, такой же период времени занимает и процесс рубцевания
В это время следует отказаться от принятия горячих ванн и применения жестких мочалок. Гигиенические процедуры рекомендуется проводить при помощи теплой мыльной воды и мягкого махрового полотенца.
При появлении первых признаков рецидива необходимо сразу же начинать лечение, которое чаще всего является консервативным. Для терапии повторного варикоза назначаются лекарственные препараты, предназначенные для внутреннего и наружного применения.
Это различные гели и мази с выраженным укрепляющим, кроверазжижающим и противовоспалительным свойством. К таким препаратам относятся:
- Лиотон;
- Гепариновая мазь;
- Трокерутин;
- Венорутон.
Дополнительно назначаются медикаментозные средства для устранения воспалительного процесса, уменьшения вязкости крови, укрепления кровеносных сосудов.
В большинстве случаев лекарственная терапия приносит хороший результат при рецидиве заболевания. В наиболее тяжелых случаях проводится повторная операция.
Как предотвратить рецидив
Удаление пораженных вен требует соблюдения всех профилактических мероприятий, направленных на предотвращения возможного рецидива болезни.
- Для улучшения кровообращения необходимо умеренно заниматься спортом, плавать, совершать пешеходные или велосипедные прогулки.
- Пересмотреть свой рацион, отказавшись от продуктов, которые могут спровоцировать варикозное расширение вен.
- При интенсивных силовых нагрузках или тяжелом физическом труде обязательно использование компрессионного белья.
- Исключить из своей жизни курение и спиртные напитки.
- Посещать сеансы массажа и лечебные физиопроцедуры.
- Во время сна рекомендуется размещать ноги на небольшом валике или подушке.
- Женщинам придется отказаться от ношения обуви на высоком каблуке.
- Поза нога на ногу — под запретом.
- Нужно внимательно относиться к своему весу, не допускать ожирения.
- Стоит отказаться от посещения бань и саун.
Эти простые правила помогут предотвратить рецидив варикозного расширения вен.
В целях профилактики можно принимать лекарственные препараты, предназначенные для укрепления венозной системы и активизации кровотока. Также не стоит забывать о регулярных медицинских осмотрах — посещение флеболога позволит своевременно выявить заболевание и подобрать оптимальный курс лечения.
https://youtube.com/watch?v=adoIjn0lxBw
Подготовка к хирургическому вмешательству
Если у вас есть аллергия, вы принимаете лекарства или БАДы, скажите об этом врачу на предварительной консультации. Также, в обязательном порядке, перед операцией необходимо сдать анализы, и пройти обследование вен при помощи цветного допплеровского картирования.
За несколько дней до события «Х» перейдите на облегченную диету. Исключите из рациона мясо, жареное, острое, соленое, пряное, мучное. Противопоказано принимать алкоголь и курить.
Для успешного лечения варикозного расширение вен операцией на ноге не должно быть повреждений, гнойников, гематом, трофических язв. Если таковые имеются – доктор пропишет специальную терапию, для устранения дефектов.
Смойте лак с ногтей и побрейте ногу станком. Пользоваться горячим воском или депилятором нельзя, так как их частицы могут стать источником инфекции.
Важно: если показан общий наркоз сделайте очистительную клизму. В день процедуры, на операцию идите в удобной обуви и свободной одежде
Суть процедуры
Подкожные сосуды удаляют, перенаправляя кровь по глубоким венам. При этом нагрузка на них возрастет максимум на 10% что не является критическим. Операция по удалению варикоза на ногах выполняется при использовании местной, общей или анестезии эпидурального характера.
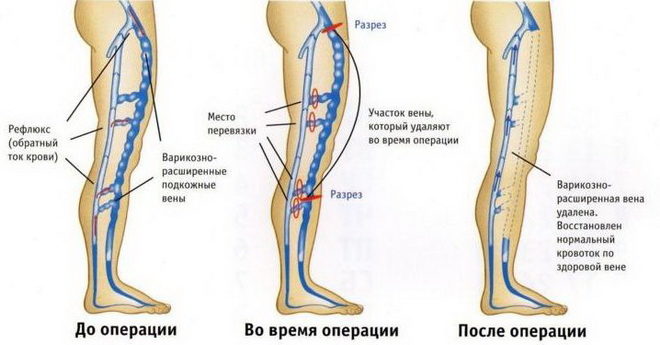
Стандартно, процедура состоит из таких частей:
- 1-й этап — кроссэктомия. Сделав надрез (до 4-х см) в области паховой складки, хирург находит точку впадения основной подкожной вены в бедренную. Затем, первую перевязывают и пересекают. В данной зоне много сосудистых притоков, они подлежат аналогичным манипуляциям.
- 2-й этап – стриппинг. В большую подкожную вену вводится зонд. Его ведут до лодыжки, а затем через небольшой разрез (1 см) вытаскивают наружу. В след за ним удаляется основной ствол подкожной вены.
- 3-й этап – минифлебэктомия. Дальше операция варикоза на ногах предполагает начало «ювелирной» работы. Хирург выполняет микроразрезы и проколы. Затем крючками удаляет мелкие вены, деформированные варикозом. Швы на микроразрезах косметические.
В среднем, хирургическое вмешательство длится 1-3 часа. Если операцию провести вовремя, то удалять большую вену нет необходимости. Можно ограничиться минифлебэктомией, и перевязкой соединительных сосудов. В результате уменьшится риск осложнений, и послеоперационная реабилитация пройдет легче.
Схема проведения флебэктомии – удаления пораженной варикозом вены.
Ближний послеоперационный период
Через 2 часа после операции – при варикозе нижних конечностей – рекомендуют начинать делать микродвижения ногой: поворачивать, сгибать ее. Стоит приподнять край кровати на 9 см, так венам будет гораздо легче адаптироваться под возросшую нагрузку.
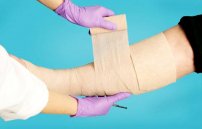
На следующие сутки обе ноги перевязывают эластичным бинтом от пальцев до бедра. Вставать разрешено только после правильно выполненной перевязки. В домашних условиях бинты разрешают заменить компрессионным трикотажем. Его степень сдавливания и размеры назначит флеболог.
При отсутствии осложнений пациента выписывают через 24-48 часов после операции. В следующий раз в стационар нужно прийти для снятия швов через 8 дней. К этому времени разрезы должны зажить.
После малоинвазивных вмешательств
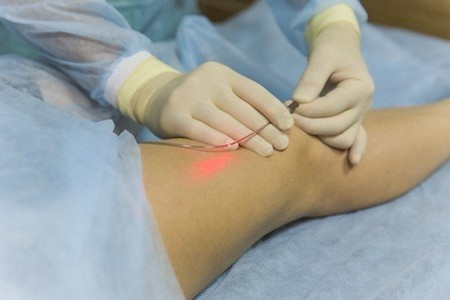
Варикозное расширение вен нижних конечностей, удаляемое лазером или методом радиочастотной абляции, имеет минимум рисков послеоперационных осложнений. Все перечисленные выше последствия радикальной операции исключены при удалении варикоза лазером. Однако при нарушении методики работы с лазером могут возникнуть такие осложнения:
- Перфорация стенок вен.
- Ожоги кожи.
- Повреждение нервных окончаний и т. д.
Такой способ имеет минимум послеоперационных осложнений.
Также при удалении варикоза лазером производят тумесцентную инфузию холодного физраствора, что может привести к образованию гематом и к болевым ощущениям. Тумесцентная анестезия снижает болевые ощущения настолько, что пациент с варикозом не чувствует температурные повреждения, наносимые лазером, при этом могут быть повреждены нервы в районе голени и там, где нерв близко подходит к подкожным венам. В таком случае восстановление пациента осложняется, и после операции можно ожидать рецидив варикоза. В результате нарушения методики лазерной абляции венозных сосудов нижних конечностей могут возникнуть следующие осложнения:
- Дизестезии.
- Поверхностный тромбофлебит.
- Тромбоз глубоких вен ног.
- Повреждения нервов и т. д.
Расширение венозных сосудов нижних конечностей при удалении патологии малоинвазивными методами не нуждается в послеоперационной госпитализации пациента. Реабилитация занимает мало времени, поэтому больничный лист не выдается. Ожидать, что варикоз исчезнет сразу после операции навсегда, нелогично. Рецидив варикоза возможно ожидать не только при нарушении методики операции, но и в результате несоблюдения правил постоперационного поведения и рекомендации врача.
Реабилитация должна исключить рецидивирование патологии варикоза ног.
Если врач направил пациента на удаление варикозных вен, то медлить нельзя. Патологический процесс негативно воздействует на общий кровоток. Поэтому чем быстрее будет проведена операция, тем скорее все нормализуется.
К хирургическому вмешательству необходимо подготовиться. Первым делом следует принять душ и обрить ногу, на которой будет проводиться операция. Если оперативное вмешательство подразумевает применение общего наркоза, рекомендуется сделать очистительную клизму. В день операции необходимо прийти в просторной одежде. Если пациент дополнительно принимает какие-либо медикаменты, об этом следует сообщить лечащему врачу.
Во время процедуры будут использованы определенные лекарственные препараты. Вполне вероятно, что они не совместимы с теми, которые принимает пациент.
Основные показания к удалению вен:
- обширный варикоз;
- расширение подкожных вен, связанное с патологическим процессом;
- варикоз с отечностью и утомляемостью конечностей;
- нарушение общего кровотока;
После операции человек стремительно идет на поправку. Оперативное вмешательство позволяет улучшить качество жизнь и общее самочувствие пациента.
Последствия флебэктомии
Чаще всего можно ожидать осложнения после флебэктомии. Операция по удалению вен при варикозе на ногах классическим методом может привести к:
- Сильным болевым ощущениям по ходу оперированной вены.
- Скоплению крови под кожей.
- Образованию обширных гематом, склонных к нагноению.
В период реабилитации послеоперационные швы требуют тщательной обработки, при этом на них накладываются с гигиенической целью бинты. В случае нарушения правил ухода за швами (если не обрабатывать вовремя швы и не менять бинты) в послеоперационный период пациента может ожидать инфицирование ран. Скопление крови по ходу удаленной вены образует уплотнения, болезненные при пальпации.
Если над уплотнениями нет гиперемированных участков, свидетельствующих о бактериальной инфекции или воспалительном процессе, то со временем можно ожидать, что они рассосутся. Сколько на это потребуется времени – зависит от индивидуальных особенностей и соблюдения рекомендации врача.
После операции нужно следить за чистотой швов, чтобы не занести инфекцию.
При перевязывании ствола вены может произойти травмирование нервов, которые проходят вблизи подкожной и бедренной вен или лимфатических сосудов ног. При повреждении лимфатических сосудов лимфа может пропитывать ткани, образуя отек, или скапливаться в образовавшейся полости. В последнем случае назначают пункцию для освобождения полости от скопившейся жидкости или вскрытие ее. Реабилитация в таком случае будет включать использование противоотечных лекарств.
При повреждении нервов на ногах отмечается снижение кожной чувствительности голени и стопы, дискомфорт в виде гиперстезии или парестезии. Сколько потребуется времени на восстановление чувствительности? Восстановление кожной чувствительности на ногах может занять от 3-4 месяцев до года.
Кровотечение, которое можно ожидать в первые несколько суток после операции, как правило, проходит самостоятельно в период реабилитации. Однако при экстирпации можно повредить коллатеральные ветви удаленного сосуда, что приводит к кровоизлиянию.
Ходить по палате можно уже в первые часы при условии, что нагрузка на ноги будет снижена с помощью шины, и эластичные бинты на ногах предотвратят риск тромбообразования, кровотечения и рецидив варикоза. Эластичные бинты нужно носить длительный период времени (2-3 месяца). После флебэктомии необходимо выполнять специальные упражнения ЛФК, ходить, чтобы на прооперированных ногах исчезли уплотнения и гематомы
Сколько времени необходимо носить бинты, должен определить врач, принимая во внимание:
- Сложность вмешательства.
- Обширность пораженных сосудов при варикозе.
- Риск рецидива варикоза.
- Индивидуальные особенности.
Для исчезновения гематом на ногах после операции, нужно ходит и делать специальные упражнения.
Чтобы избежать осложнения после операции, необходимо соблюдать рекомендации врача в послеоперационный период и специальный режим. Отзывы о радикальной флебэктомии свидетельствуют о большой травматичности и тяжелом послеоперационном восстановлении. Но также отзывы пациентов свидетельствуют о высокой эффективности операции (см. фото.
После операции назначается диета, которая должна содержать большое количество витаминов, микроэлементов, клетчатки. Также диета должна обеспечить разжижение крови. Такая диета позволяет снизить риски развития осложнений после операции в период реабилитации. Необходимо включать посильные занятия спортом, ходить, совершать прогулки, заниматься плаваньем. Дозированная физическая активность, здоровый режим жизни, диета помогут ускорить выздоровление и исключить рецидив варикоза.
Так как реабилитация после радикальной флебэктомии занимает длительный период времени, то пациенту выдается больничный лист. Сколько можно находиться на больничном, определяет врач. Если работа не связана с повышенными нагрузками и длительным пребыванием на ногах, то больничный лист закрывают через 1-1,5 недели. Реабилитация предполагает применение флеботоников, что оговорено в рекомендации флеболога. Ожидать рецидив варикоза можно и в период гормональной перестройки организма.
Частота смены повязки после операции по варикозу

Повязку сразу снимают в случаях, когда больной испытывает болевые ощущения, появились признаки лихорадки, когда повязка утратила способность к впитыванию или сдвинулась с места фиксации на ране. В начальный послеоперационный период может потребоваться более двух перевязок в течение суток, а при последующем нормальном заживлении раны периоды перевязки увеличиваются. При применении специальных гидроактивных повязок перевязки могут осуществляться с интервалами до семи суток.
Следует обратить особое внимание на качество проведения перевязки, потому что от этого зависит процесс заживления раны. При этом заблаговременно больного предупреждают о проведении перевязки и за полчаса до перевязки дают обезболивающие препараты.. Смена повязки проходит в процессе нескольких последовательных манипуляций, которые заключаются:
Смена повязки проходит в процессе нескольких последовательных манипуляций, которые заключаются:
- снятии утратившей способность впитывания повязки с применением увлажнения присохших к ране частей повязки;
- проведении осмотра раны с целью оценки её состояния, течения заживляющих процессов, выявления возможных воспалительных процессов;
- осуществлении очистки, как самой раны, так и тканей, которые её окружают одновременно с проведением антисептической обработки раны и её окружающей кожи;
- наложении новой повязки обеспечивается без повышенного воздействия на рану при максимальном контакте и охвате поверхности раны и прилегающих к ней частей тела;
- проведении надёжной фиксация повязки, применяя пластыри при небольших ранах или наложения бинта по правилам и методам десмургии. Гидроактивные повязки обладают функциями самофиксации.
Клинические проявления
представляет собой синяк округлой или вытянутой формы, сначала красного цвета, но постепенно приобретающий фиолетовый, затем желто-зеленый, на последнем этапе — коричневый оттенок. Иногда выглядит как группа пятен — это множественная гематома. При таком осложнении пациент испытывает боли, нарушения мышечной функциональности, местное повышение температуры, иногда может чувствоваться пульсация.
Послеоперационная гематома в брюшной области сопровождается следующими симптомами: ощущение распирания в области живота, повышенная болезненность, деформация контуров живота, уплотнение, появление синяков со стороны отека, по дренажу стекает избыточное количество крови.
может проявляться сильной или резкой головной болью, сонливостью, рвотой и тошнотой, спутанностью сознания, прогрессивным расширением зрачка на стороне гематомы, потерей сознания, эпилептическими припадками, параличом, прогрессирующим парезом. Если вовремя не диагностировать подобную гематому, такое состояние может привести к коме или смерти.