О чем в этой статье:
Закупорка артерий
Тромбоэмболия легочной артерии и ее ветвей
Закупорка важнейшей кровеносной магистрали, несущей венозную кровь из большого круга кровообращения в легкие, вызывает спазм легочных альвеол, общее нарушение кровотока. Тромбы проникают в артерию вместе с венозной кровью из нижних конечностей. Распознать, почему оторвался тромб у человека, непросто. Последствия этого явления непредсказуемы, поэтому при малейшем подозрении нужно вызывать «скорую помощь». Легочная тромбоэмболия развивается в основном бессимптомно, молниеносно. Спасти жизнь пациенту может только профессиональная медицинская помощь.
Если тромб частично перекрыл легочную артерию, наблюдаются симптомы:
- при остром течении болезни – гипотония, повышение частоты пульса, сильная загрудинная боль;
- при подостром течении – наблюдается одышка, кровохарканье, обмороки.
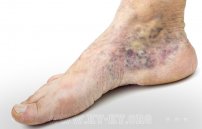
Тромбоз артерий нижних и верхних конечностей
Закупорка оторвавшимся тромбом артерий нижних и верхних конечностей протекает тяжело и требует немедленного оперативного вмешательства. В нижних конечностях тромбируются подвздошная, бедренная, подколенная артерия. В верхних конечностях – лучевая, плечевая, подмышечная артерия. В зависимости от локализации тромба изменяется выраженность симптоматики. Общие признаки тромбоза конечности проявляются во всех случаях симптомами:
- ниже закупорки конечность обескровливается;
- кожные покровы бледнеют;
- конечность холодеет, немеет, теряется чувствительность;
- появляется сильная боль.
Неоказание помощи приводит к нарастанию симптомов. Мышцы пораженной конечности коченеют, пульс учащается, а пульсация артерий ниже места закупорки не ощущается.
При лечении закупорки артерий конечностей важнейшим фактором является время. Спасает больного только оперативное вмешательство. После удаления тромба из артерии проводят антикоагулянтную терапию. При своевременной помощи прогноз заболевания положительный. Если упустить время, то в тканях пораженной ноги происходят необратимые некротические изменения, начинается гангрена.
Тромбоз спинномозговых артерий
Закупорка спинномозговых артерий распадающимися фрагментами тромбов диагностируется редко и в основном в старческом возрасте. Симптомы тромбоза спинномозговой артерии зависят от расположения пораженного участка.
- Тромбоз шейного участка спинномозговой артерии – паралич рук и спастический паралич ног, проявляющийся в сопротивлении пассивным движениям.
- Закупорка в грудном отделе – паралич нижних конечностей.
- Тромбоз спинномозговой артерии в поясничном отделе – наблюдается расстройство мочеиспускания, паралич ног.
Острой стадии болезни предшествует нарушение мочеиспускания, боль в спине, мышечные судороги, слабость в ногах. С подобными симптомами следует обращаться за помощью к невропатологу или нейрохирургу.
Лечение тромбоза яремной вены
Так как при тромбозе яремной вены всегда остается угроза тромбоэмболии легочной артерии, пациент обязательно должен быть госпитализирован в экстренном порядке.
Лечение чаще всего проводят консервативное. Если терапия отсутствует, то спустя 2-3 недели от начала формирования тромба, он начинает растворяться. Однако это не означает, что больному можно дожидаться саморазрешения патологического процесса, так как все это время существует угроза его жизни.
Основные задачи лечения тромбоза яремной вены:
-
Остановить процесс дальнейшего формирования тромба.
-
Зафиксировать тромб на стенке вены.
-
Устранить спазм сосуда.
-
Устранить воспалительный процесс.
На протяжении лечения больной должен придерживаться постельного режима. Ему вводят антибактериальные препараты, обладающие широким спектром действия. Это необходимо для того, чтобы не допустить развития воспалительного процесса, либо избавиться от него.
Основой терапевтического воздействия при тромбозе яремной вены является проведение антикоагулянтной терапии. Для этого больному на протяжении 3-10 суток вводят Гепарин. Сочетание Гепарина с Фибринолизином усиливает эффект. Препараты вводят внутривенно, капельно. Стрептокиназу при лечении тромбоза магистральных вен не используют, так как этот препарат повышается риск развития тяжелых осложнений.
Предпочтение следует отдавать именно низкомолекулярным гепаринам, так как они обладают рядом несомненных преимуществ:
-
Высокая биологическая доступность;
-
Длительный период существования;
-
Минимальная вероятность развития побочных эффектов;
-
Возможность использования препаратов в домашних условиях.
Спустя 10 дней от начала лечения Гепаринами, больного переводят на непрямые антикоагулянты.
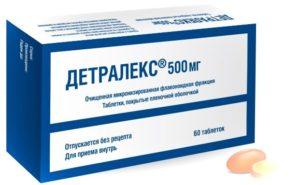
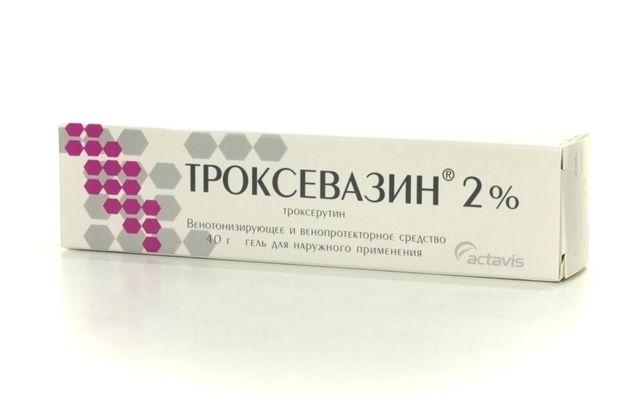
Сразу же после поступления больного в стационар ему назначают флавоноиды. Это могут быть такие препараты, как: Троксевазин, Детралекс, Венорутон и пр. Они оказывают благоприятное воздействие на обменные процессы в венозной стенке и окружающих ее тканях. Также флавоноиды снимают воспаление и уменьшают интенсивность болей.
Для снятия спазма с сосудов и нормализации притока крови к головному мозгу, больному назначают такие препараты, как: Трентал и Ксантинола никотинат. Их можно смешивать и вводить внутривенно. Тем не менее, привычные спазмолитики не утрачивают своей актуальности. Поэтому также возможно назначение Папаверина и Но-шпы.
Если в процесс вовлекается подключичная артерия, то возможны различные нарушения со стороны верхней конечности. В такой ситуации требуется ее обездвиживание, а также нанесение лечебных компрессов с гепариновыми мазями, с флавоноидами, например, Троксевазин. Практика показывает, что хороший эффект дает лечение пиявками (гирудотерапия).
Оперативное вмешательство в виде резекции, либо перевязки вены необходимо редко. Операцию назначают в том случае, когда имеется риск развития гангрены, при сильных гемодинамических нарушениях. Во время проведения флебографии возможно параллельное применение баллонной ангиопластики вены, либо выполнение ее эндопротезирования.
Если человек не обращался за терапией и тромбоз приобрел хроническое течение, то эффективнее будет устранить его с помощью хирургических методов лечения. Терапия медикаментозными препаратами в этом случае дает минимальный эффект. Поэтому подавляющему большинству пациентов назначают реконструктивные сосудистые операции. Их целью будет создание обходных путей венозного оттока и разгрузка яремной вены.
Как правило, прогноз при тромбозе яремной вены благоприятный. Однако полноценного выздоровления даже при условии проведения своевременной терапии, удается добиться не всегда.
Автор статьи:
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
‹
6 мифов о ГМО: правда, о которой не принято говорить (научные объяснения)
16 самых вредных продуктов питания — доказанных наукой
›
Почему отрывается тромб
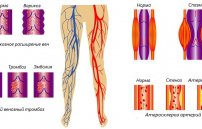
Сгусток крови может оторваться от стенки сосуда в том случае, если имеются все условия для развития патологического процесса. Тромб не должен перекрывать просвет сосуда. Сгусток крови в этом случае может произвольно перемещаться и располагаться внутри сосуда. Эти тромбы чаще всего образуются в полости сердца и в венах нижних конечностей.
Чтобы произошел отрыв тромба, должно быть быстрое движение кровотока в сосудах.Существует несколько видов тромбов, которые отличаются размером и положением на стенке сосуда:
- Тромб пристеночный. Прикрепляется к стенке сосуда, но оставляет свободной большую часть просвета. Эти сгустки могут наблюдаться в венах, сердце, при тромбофлебите.
- Тромб окклюзирующий. Он полностью перекрывает просвет вены и препятствует кровотоку. Это разновидность пристеночного тромба, который со временем увеличивается в размерах.
-
Тромб флотирующий. Фиксируется к стенке сосуда с одной стороны. Он может оторваться в любой момент и привести к серьезным осложнениям.
- Тромб блуждающий. Отрывается от стенки сосуда и перемещается по всей кровеносной системе, затрагивая кровеносные сосуды других органов.
Если тромбы образовались в мелких сосудах и их полностью закупорены, кровоток не сможет сместить их с места образования. Данное явление не представляет угрозу для жизни человека. Тромб в крупных сосудах и венах из-за сильного кровотока может оторваться и свободно перемещаться по кровеносной системе.
 Образовавшийся тромб после отрыва имеет способность делиться на несколько мелких кусочков. Это может привести к закупорке нескольких сосудов. Все это приводит к осложнениям: возникновению тромбоэмболии, инсульта.
Образовавшийся тромб после отрыва имеет способность делиться на несколько мелких кусочков. Это может привести к закупорке нескольких сосудов. Все это приводит к осложнениям: возникновению тромбоэмболии, инсульта.
Лечение
- выраженных региональных нарушений кровообращения;
- угрозе развития гангрены.
Удаление тромба при остром тромбозе подключичной вены проводится под общим обезболиванием, путем баллонной ангиопластики с дальнейшим эндопротезированием.
В остальных случаях острые признаки заболевания постепенно уменьшаются самостоятельно, вследствие реканализации тромба и восстановления проходимости сосуда. Поэтому лечение направлено на ускорение данного процесса и лизис тромба. При подозрении на тромбоз катетер необходимо сразу удалить. Больному назначают:
-
- антикоагулянты, обычно гепарин, в первые дни его вводят внутривенно, затем заменяют антикоагулянтами непрямого действия;
- тромбокиназа, желательно использовать ее в первые часы после обнаружения тромбоза. Вводят ее внутривенно в кубитальную вену со стороны тромбоза. При позднем ее назначении есть вероятность того, что отток крови будет осуществляться по коллатералям. Этим венозная сеть верхних конечностей отличается от венозной сети нижних. Поэтому при проведении флебографии катетер можно довести до места образования тромба и ввести тромбокиназу непосредственно в эту область.
- флавоноиды (Детралекс, Троксевазин) они уменьшают воспалительный процесс в стенке сосудов и обладают обезболивающим действием;
- спазмолитики и ноотропы, которые помогут сохранить перфузию в мышцах на должном уровне;
- антибиотики, при подозрении на инфицирование.
Острый тромбоз подключичной вены, причины и лечение которого должен знать каждый врач, достаточно редкое осложнение при ее катетеризации. Но учитывая, что катетеризация подключичной вены проводится у тяжелых, ослабленных больных, своевременное выявление и лечение необходимо.
Как развивается тромб
Возникновению артериальных тромбозов способствует формирование кровяного сгустка внутри кровеносного сосуда. Сначала на месте поражения образуется фибринная пленка, которая притягивает к себе тромбоциты. «Притяжение» обуславливается разным электрическим зарядом самых мелких клеток крови и образовавшейся пленки. Со временем присоединяются остальные клетки крови (лейкоциты, эритроциты) и белок фибрин. Сгусток стремительно растет, увеличиваясь в размерах.
В результате формируется один из двух видов тромба:
- красный (возникает при медленном кровообращении и быстром свертывании крови);
- белый (характерен для быстрого кровообращения и низкой скорости свёртывания крови).
Слоистый сгусток может подвергаться процессу реваскуляризации (самопроизвольному рассасыванию) и восстановлению полноценного кровотока внутри вены.
Синдром Лемьера
Редкое, но серьезное инфекционное заболевание, которое чаще всего встречается среди детей или у лиц молодого возраста. Рассматривается, как последствие тромбофлебита вен лица и шеи с развитием бактериемии (микроорганизмы в крови) или септической эмболии (формирование очагов гнойной инфекции в разных участках тела).
Причины синдрома
При синдроме Лемьера бактерии из очагов инфекции головы и шеи сначала проникают в лимфатические узлы, а затем в яремную вену. Что приводит к воспалению этого крупного сосуда, формированию в его просвете сгустка крови, содержащего бактерии. Инфицированные фрагменты тромба могут отрываться и «путешествовать» по сосудам, вызывая формирование гнойников в любой части тела, например, в легких, суставах, печени, почках.
В 1936 году Андре Лемьер опубликовал описание наблюдений за 20 пациентами, у которых на фоне острого фарингита (воспаление горла) развился анаэробный сепсис, из них 18 больных умерли. В начале XX века этот синдром встречался достаточно часто до открытия пенициллина. Сегодня заболеваемость составляет 0,8 случаев на миллион населения, что дало повод называть синдром Лемьера «болезнью прошлого». Тем не менее, как показывает статистика, в последнее время отмечается тенденция к росту заболеваемости, что связывают с сокращением использования антибиотиков при лечении ангины.
Симптомы
В большинстве случаев болезнь начинается, как банальный фарингит, с возникновением характерной болезненности и першения в горле. Иногда первичные очаги инфекции располагаются в челюстно-лицевой области (воспаление зубов, уха, придаточных пазух носа). В течение четырех-пяти дней обычно присоединяются следующие симптомы:
лихорадка и озноб;
односторонняя боль в области шеи, отек;
проблемы с глотанием;
загрудинная боль;
кашель;
прерывистое дыхание;
кровохарканье;
боль в суставах;
ночной пот;
пожелтение склер и кожи (желтуха).
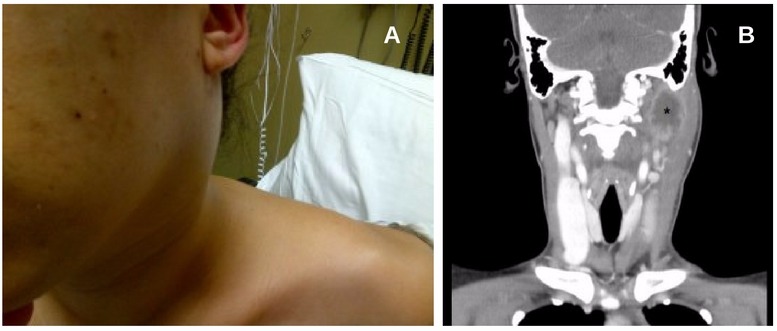
Если синдром Лемьера вовремя не распознается, или его начинают лечить с запозданием, то возможны следующие ситуации:
гнойный плеврит (скопление гноя между легкими и грудной стенкой);
гнойная диссеминация в легких (образование в тканях легких мелких абсцессов);
воспаление суставов;
остеомиелиты (воспаление кости);
почечная недостаточность;
абсцессы в селезенке;
очаги гнойного воспаления в мышцах и коже;
менингит (воспаление мозговых оболочек).
Диагностика, лечение
При постановке диагноза синдрома Лемьера применяются тесты, которые позволяют выявить бактерии в крови. Для подтверждения присутствия тромба в яремной вене шеи используются ультразвуковое исследование или компьютерная томография.
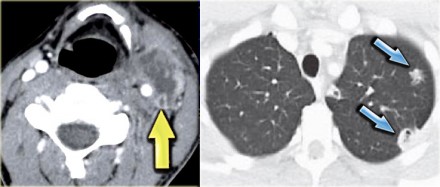
Антибиотики, как правило, вводятся внутривенно, продолжительность терапии составляет от двух до шести недель. Могут назначаться препараты, разжижающие кровь (антикоагулянты), чтобы предотвратить дальнейшее образование тромбов. В тяжелых случаях может потребоваться хирургическое вмешательство: дренирование гнойных очагов, находящихся в горле, шеи или других органах. Иногда оперативно удаляют из яремной вены тромб.
Тромбофлебит вен лица и шеи с появлением антибиотиков стал встречаться относительно редко. Тем не менее актуальность этой проблематики сохраняется, так как они могут быть «предтечей» угрожающих для жизни больного состояний — тромбоза кавернозных синусов или синдрома Лемьера.
Поэтому во избежание этой проблемы следует соблюдать профилактические меры — по возможности избегать появления гнойно-воспалительных процессов в организме. Особенно это касается челюстно-лицевой области. Необходимо своевременно и должным образом (не самостоятельно, а обращаясь к специалистам) лечить стоматиты, гингивиты, отиты, фурункулы носа, гнойничковые поражения кожи лица и шеи. Неукоснительное выполнение этих правил позволит снизить риск возникновения тромбофлебита.
Меры профилактики
Склонность к образованию кровяных сгустков передается по наследству. Если родственники человека были больны варикозным расширением вен, тромбозом, то лучшей профилактикой для него будет обследование у специалистов на предмет обнаружения тромба. В результате диагностических манипуляций (ультразвукового ангиосканирования, ангиографии) врач сможет определить наличие тромба и его локализацию, возможность отрыва и способы избежать этого.
При выявлении повышенной свертываемости крови пациенту могут быть назначены медицинские препараты из группы антиагрегантов. Самостоятельное применение этих средств недопустимо и должно производиться только под наблюдением врача. Прием лекарств может предотвратить образование или рост тромба. В том случае, когда сгусток сформировался и существует опасность его перемещения по сосуду, для предотвращения отрыва тромба рекомендуется его удаление хирургическим путем.
Для нормальной циркуляции крови рекомендуется вести подвижный образ жизни, выполняя посильные гимнастические упражнения, регулярно совершая пешие прогулки в приемлемом темпе. Но при высокой степени риска легочной тромбоэмболии назначают строгий постельный режим
Поэтому важно не прибегать к самолечению, а обязательно консультироваться со специалистом
Содержание в рационе продуктов, снижающих уровень холестерина в крови, тоже можно назвать одной из профилактических мер. Уменьшая риск образования атеросклеротических бляшек, такие продукты снижают и риск образования и отрыва тромба. Питание должно быть разнообразным и обязательно включать употребление морской рыбы и морепродуктов, чеснока, свежих фруктов и ягод. Богатые калием и кальцием капуста брокколи и шпинат, молодой картофель и молочные продукты способствуют поддержанию кислотно-щелочного баланса крови на нужном уровне и предотвращают развитие тромбоза.
О наличии своей склонности к образованию тромбов и их возможности отрываться люди часто узнают слишком поздно. В некоторых случаях болезнь не дает знать о себе до самого последнего момента, когда сгусток уже закупорил кровеносный сосуд. Профилактика состояний, вызванных эмболией, возможна, нужно только внимательней относиться к собственному здоровью или самочувствию близких, принимая вовремя меры для предотвращения осложнений тромбоза.
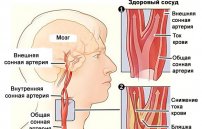
Лечение тромбоза сонных артерий
Если по результатам обследования поставлен диагноз тромбоз сонной артерии, лечение может назначить только врач. Самолечение в такой ситуации категорически запрещено во избежание еще больших проблем со здоровьем. Терапия тромбоза зависит от тяжести заболевания и степени закупорки сосудов. Лечение лекарственными препаратами необходимо для восстановления качественного кровообращения в кору головного мозга. Терапия состоит из назначения следующих групп препаратов:
- Тромболитики способствуют рассасыванию уже образовавшихся в сосудах тромбов. Врачи чаще всего назначают Урокиназу, Фибринолизин и Стрептокиназу.
- Препараты, способствующие разжижению крови, — антикоагулянты. С помощью данных лекарств улучшается качество кровеносного потока. Курс лечения антикоагулянтами может длиться как несколько дней, так и несколько лет. Самые популярные препараты при тромбозе сонных артерий — Гепарин, Варфарин, Фенилин и Дикумарин.
При назначении врачом консервативного плана лечения должны учитываться индивидуальные аспекты здоровья пациента. Аккуратно нужно назначать препараты от тромбоза при наличии у человека заболеваний почек и желудочно-кишечного тракта, так как вследствие их приема может развиться кровотечение
Пациенту важно пересмотреть свой образ жизни и отказаться от вредных привычек. Придется соблюдать диету и отказаться от употребления в пищу жирных и богатых на холестерин продуктов
Если лечение лекарственными препаратами не дает положительного результата, и наблюдается прогресс заболевания, может понадобиться хирургическое вмешательство. Одна из самых эффективных операций удаления бляшек и тромбов из сосудов — это каротидная эндартерэктомия.
В процессе операции удаляется поврежденная внутренняя стенка сосуда, благодаря чему восстанавливается качественный кровоток к мозгу. Хирургическое вмешательство происходит под общим или местным наркозом. Доступ к поврежденному участку сосуда обеспечивается через небольшой разрез на шее. После чего тромб удаляется из артерии, и разрез зашивается. Длительность операции составляет около 2 часов.
После данной процедуры восстановительный период длится до 3 недель.
В течение этого времени пациент должен находиться под постоянным наблюдением лечащего врача в условиях стационара. Операция стоит достаточно дорого, но с ее помощью можно полностью избавиться от тромбов и бляшек в сонных артериях.
Почему происходит отрыв
Различают пристеночный и флотирующий виды тромбов. Вероятность отрыва у них разная. Так, образовавшийся вокруг атеросклеротической бляшки пристеночный тромб имеет гораздо меньше шансов оторваться, чем флотирующий. Закрепленный на тонкой ножке, именно флотирующий кровяной сгусток чаще всего и оказывается причиной тромбоэмболии легочной артерии (ТЭЛА), инсультов и других тяжелых состояний.
В отличие от этих, еще закрепленных на своем месте, сгустков, блуждающие тромбы, или эмболы, уже представляют собой опасность для жизни и здоровья. Причины того, почему отрывается тромб у человека, могут быть такими:
- высокая скорость кровотока;
- расположение тромба в сосуде с большим просветом;
- несостоятельность ножки флотирующего тромба.
В подобных случаях сгусток крови покидает свое место и начинает перемещаться по кровяному руслу, нередко распадаясь на несколько более мелких частей. Как только тромбы попадают в сосуды, просвет которых меньше их размера, происходит закупорка (эмболия) и остановка кровотока в органе или конечности. В этом случае тромб называют окклюзирующим.
https://youtube.com/watch?v=YwzLr-NMHkM
Особенности заболевания
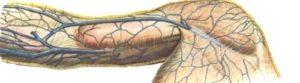
В систему яремных вен включается несколько парных сосудов шеи, которые предназначены для оттока крови от головы и шеи. Яремные вены имеют принадлежность к системе верхней полой вены. Согласно анатомическому строению организма, существует три их пары:
- Внутренняя яремная вена. Этот сосуд самый крупный и выносит основную массу крови из полости черепа. Вена исходит из сигмовидного синуса, начинается из яремного отверстия черепа, спускается к грудино-ключичному соединению, а еще ниже сливается с подключичной артерией.
- Наружная яремная вена. Имеет меньший диаметр, идет по передней части шеи. Ее можно заметить во время пения, кашля, крика. Сосуд отвечает за сбор и отведение крови от головы, лица, шеи в их поверхностной части.
- Передняя яремная вена. Это — мелкий сосуд, который сформирован подкожными венами подбородка и проходит чуть удаленно от средней линии шеи. Парные передние яремные вены образуют яремную венозную дугу.
Тромбоз, или прижизненное формирование сгустка крови внутри сосуда, который будет нарушать нормальный кровоток, может развиваться в любой из яремных вен, но чаще всего патология охватывает наружную яремную вену. По различным причинам, которые приводят к повреждению стенки сосуда, организм начинает усиленно выделять фибрин и тромбоциты, и в результате появляется тромб. При наличии некоторых хронических заболеваний сердечно-сосудистой системы тромбы могут образовываться и без механического повреждения вен.
Основная опасность тромбоза — отрыв тромба (эмболия), который циркулирует по кровеносному руслу и может вызвать смерть из-за перекрытия жизненно важной артерии. Тромбоз яремных вен редко приводит к появлению флотирующих (способных отрываться) тромбов, но все-таки болезнь угрожает весьма серьезными последствиями при отсутствии необходимой терапии
Диагностика заболевания
Наличие тромбов можно определить только в специализированных условиях больницы с помощью следующих методов диагностики:
- Магнитно-резонансная ангиография — данный метод помогает определить, насколько сужены стенки сосудов, и интенсивность кровообращения.
- Дуплексное ультразвуковое сканирование — поможет определить, где находятся тромбы, каково их количество. В процессе обследования можно замерит скорость, с которой кровь движется по сосудам.
- КТ — компьютерная томография, позволяющая получить информацию о состоянии всех сосудов шеи и головы.
При подозрении на образование тромбов в сонных артериях и проявлении симптомов необходимо срочно обращаться к врачу, важно пройти все необходимые обследования для назначения противотромбозной терапии. https://www.youtube.com/embed/_k7a_pBe0IY
Диагностика тромбоза яремной вены
Диагностика тромбоза внутренней яремной вены чаще всего не вызывает сложностей у врача. Она базируется на перечисленных симптомах, но обязательно должна быть дополнена инструментальными методами. Предпочтение следует отдать компьютерной томографии или МРТ, как наиболее информативным методам диагностики. Хотя чаще всего больному выполняют УЗИ (дуплексное сканирование, допплерографию). В принципе, яремная вена хорошо доступна для ультразвука, поэтому чаще всего, диагноз выставляется верно. При этом обязательно нужно разграничить тромбоз с абсцессом, некрозированной опухолью и воспаленными лимфатическими узлами.
Оценить степень распространенности тромбоза и уточнить место расположения тромба можно с помощью флебографии с применением контрастного вещества. Однако флебографию следует назначать лишь тем пациентам, которые будут получать терапию тромболитиками. После проведения процедуры в вену сразу же подают фибринолитик.
Симптоматика болезни
Симптоматика тромбоза зависит от расположения тромба, течения болезни, а также наличия сопутствующих патологий.
В большинстве случаев сосудистая патология развивается в полости черепа, приводя к развитию инфаркта и иным серьёзным осложнениям. Заболевание может протекать в нескольких формах, каждой из которых характерны свойственные им проявления.
Как уже отмечалось, закупорка сосуда может наблюдаться в области наружной или внутренней сонной артерии.
Внешняя сонная артерия (СА)
При поражении внешней части сонной артерии у больного наблюдаются следующие признаки заболевания:
- Сильные болевые ощущения в области шеи и головы.
- Онемение челюстно-лицевых мышц.
- Головокружение и обморочное состояние.
- Внезапная потеря сознания.
Патологический процесс поражает также органы зрения, приводя к следующим нарушениям:
- развитию катаракты;
- увеличению внутричерепного давления;
- появлению атрофических изменений в области зрительного нерва;
- помутнению зрения, особенно во время физических нагрузок;
- структурным изменениям сетчатки глаз;
- временной частичной либо полной потере зрения, вызванной физической нагрузкой.
Многие пациенты отмечают у себя специфический признак – шумы различной частоты и тона. Их резкое исчезновение может сигнализировать об окклюзии артерии – полном закупоривании сосуда тромбом.
Внутренняя СА
В случае поражения сосудов внутренней сонной артерии у больного могут наблюдаться следующие
- речевые нарушения;
- приступообразная головная боль;
- спазмы желудка, спровоцированные приступами головной боли;
- резкие перепады настроения, когда, например, чрезмерная возбуждённость сменяется депрессивным состоянием;
- ухудшение памяти;
- появление галлюцинаций;
- судороги мышц на лице;
- онемение рук и ног;
- возникновение затруднений при прощупывании артерии в области шеи;
- снижение функции зрительного нерва с поражённой стороны.
Чтобы диагностировать тромбоз внутренней артерии, врачу достаточно установить снижение зрения и артериального давления с поражённой стороны, а также обморочное состояние пациента при нажатии на здоровую артерию.
Формы течения болезни
Тромбоз может протекать в различных формах, от течения которых будет зависеть симптоматика и назначение определённой схемы лечения.
Так, болезнь может развиваться по одному из сценариев:
- Бессимптомное протекание болезни.
- Хроническое течение.
- Подострый период.
- Острый период.
- Быстрое протекание болезни.
Важно помнить, что зачастую пациенты не спешат обращаться за медицинской помощью при развитии тромбоза. Это связано с тем, что болезнь долгое время протекает бессимптомно
Даже слабо выраженные проявления нарушенного кровообращения в мозге часто не замечаются людьми.
Хроническое протекание патологии характеризуется появлением первых выраженных симптомов, на которые человек начинает обращать внимание. Этот период длится на протяжении нескольких недель
Острый период развивается на фоне резкой закупорки сосуда, а также выраженного нарушения циркуляции крови. Такое патологическое состояние может привести к внезапной смерти.
При быстром протекании заболевания кровяной сгусток увеличивается в размере и длине, при этом закупоривая артерию. Он способен переместиться в переднюю и срединную артерию мозга.
Тромбоз сонных артерий – крайне опасный патологический процесс, приводящий к развитию серьёзных осложнений, иногда несовместимых с жизнью человека
Для своевременной диагностики болезни следует обращать внимание на любые изменения в организме и регулярно проводить медицинское обследование.. Немаловажную роль в профилактике тромбоза играет правильное питание и здоровый образ жизни
Немаловажную роль в профилактике тромбоза играет правильное питание и здоровый образ жизни.
Автор статьи: nataliya
Получить бесплатную консультацию
Оценить статью: