О чем в этой статье:
Надежда или приговор
Существующие методы консервативной терапии являются скорее вспомогательными, нежели основными, поэтому без оперативного вмешательства в данном случае не обойтись. Медикаментозное лечение предусматривает применение лекарственных средств, направленных на растворение тромбов и борьбу с венозным застоем:
- Тромболитиков (стрептокиназа, урокиназа, анталаза);
- Антикоагулянтов (фрагмин, клексан);
- Калийсберегающих мочегонных препаратов длительного применения (спиронолактон, верошпирон) и диуретиков, дающих быстрый эффект (таблетированный фуросемид и лазикс для введения внутривенно или внутримышечно).
Хирургическое лечение состоит в использовании методик, возможных при проведении флебографии (чрескожная дилатация с установкой стента, портосистемное шунтирование). При особо тяжелом течении заболевания либо в случае развития печеночно-клеточного рака (гепатоцеллюлярной карциномы) показана трансплантация донорской печени, способная повысить пятилетнюю выживаемость до 90%.
Прогноз при этом заболевании не весьма обнадеживает, однако все-таки некоторые шансы оставляет, ведь хроническое течение, сохранение функции печени и своевременно принятые адекватные меры заметно повышают статистические показатели выживаемости. Однако острая форма болезни Бадда-Киари, к сожалению, представляет прямую угрозу жизни больного из-за серьезных осложнений, которые она влечет за собой (острая печеночно-почечная недостаточность, мезотромбоз, разлитой перитонит).
Вывести все публикации с меткой:
- Абдоминальные сосуды
- Тромбоз
Перейти в раздел:
Болезни сосудов, патология с сосудистым фактором
Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос ответит один из ведущих авторов сайта.
2 Диагностика и терапия
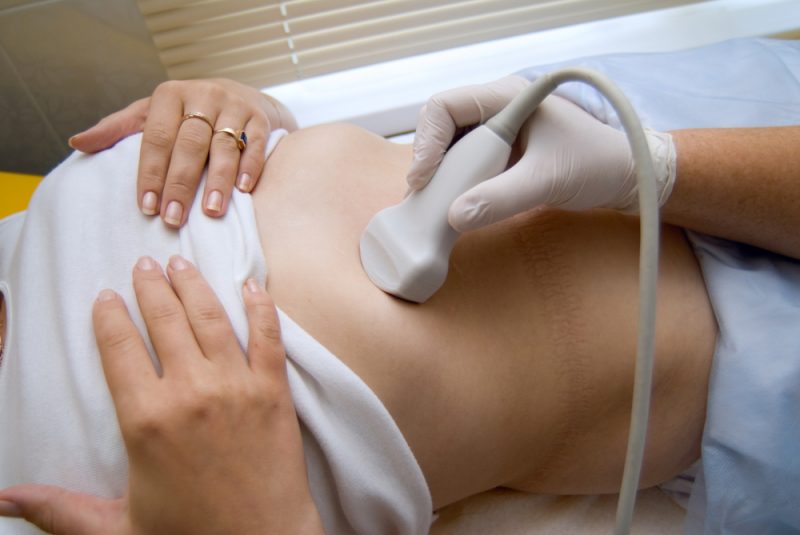
Для обнаружения заболевания можно прибегнуть к лабораторным или инструментальным исследованиям. Первые включают в себя общий анализ крови и коагулограмму. При инструментальном исследовании проводится УЗИ или компьютерная томография брюшной полости, а также ангиография (позволяет окончательно подтвердить диагноз).
Основным направлением лечения является купирование заболевания, защита от осложнений, восстановление нормальной циркуляции крови и улучшение общего состояния пациента. В зависимости от локализации и степени развития болезни, лечение может быть медикаментозным или хирургическим.
Медикаментозное лечение тромбоза портальной вены включает в себя следующие препараты:
- Антикоагулянты прямого и непрямого действия, которые способствуют разжижению крови и ликвидации тромба. Однако существуют противопоказания к их использованию. Это перенесенные ранее операции и инсульты, беременность или кровотечения.
- Тромболитические препараты. Способствуют растворению уже образовавшихся сгустков крови и исключения возможности их дальнейшего образования.
- Антибиотики. Применяются при возникновении гнойных осложнений.
Параллельно необходимо лечить заболевания, которые послужили причиной развития тромбоза воротной вены. Если медикаментозное лечение тромбоза воротной вены не дает положительных результатов по истечении трех суток, необходимо прибегнуть к хирургическим вмешательствам, которые направлены на восстановление кровотока в обход воротной вены. Существуют следующие методики:
- Зонд Сенгстайкина-Блэйкмора. Вводится в желудок для нагнетания в него воздуха. Это позволяет прижимать вены к стенкам пищевода.
- Введение склерозирующих препаратов, способствующих склеиванию вен, расширенных в следствии варикоза. Проводится при эзофагоскопии.
- Наложение спленоренального анастомоза. Выполняют, если селезеночная вена остается проходимой.
- Операция Таннера. Заключается в поперечном пересечении желудка с последующим сшиванием его стенок. Такое лечение применяют при длительных кровотечениях.
- Восстановление сосуда при помощи протеза, располагая его между нижней полой и верхней брыжеечной венами.
- Вскрытие и аспирационное дренирование гнойных абсцессов в печени.
Впоследствии пациенту необходимо пройти курс реабилитации и проходить регулярный профилактический осмотр. Назначаются необходимые медикаменты и диета. Несколько раз в год требуется прохождение полного диагностирования.
Тромбоз воротной вены требует незамедлительной терапии, в противном случае заболевание может вызвать серьезные необратимые последствия для организма человека. При малейшем подозрении на заболевание необходимо обратиться к специалистам.
Рекомендуем
Формы тромбоза
Тромбоз печеночной вены классифицируют, в зависимости от локального расположения тромба и характера протекания заболевания. Выделяют острую и хроническую формы патологического процесса в печени.
В первом случае симптомы более выражены, болезнь при этом развивается стремительно. При хронической форме заболевания симптоматика смазана. Может наблюдаться незначительное увеличение температуры тела, снижение аппетита, общая слабость и боль в животе тупого характера.
В зависимости от местонахождения сгустка, тромбоз бывает:
- терминальный (внутри печени);
- трункулярный (в области венозного ствола);
- корешковый (изначально локализуется в селезенке или желудке, а затем переходит на портальную вену).
Видео Тромбоз печеночных вен
Однако чаще всего заболевание имеет хроническое течение. Иногда, наблюдая больного на протяжении длительного периода, удается выявить рецидивы болезни, связанные, вероятно, с включением новых печеночных вен. Выделяют период предвестников, который обычно проходит незамеченным врачом, и период выраженных клинических проявлений болезни. В большинстве случаев больные попадают в клинику лишь тогда, когда у них появляются асцит, увеличение печени и спленомегалия, т. е. в далеко зашедших стадиях болезни, когда налицо имеются уже выраженные симптомы цирроза печени.
Первый период болезни, характеризующийся развитием диспепсических явлений, нерезких, непостоянных болей в правом подреберье, слабости, иногда субфебрильной температуры, небольшим увеличением печени, болезненной при пальпации, как правило, не диагностируется. В дальнейшем в клинической картине болезни начинают появляться симптомы, сближающие ее с циррозом печени. Увеличивается печень, возникает асцит, не поддающийся воздействию ртутных мочегонных препаратов, увеличивается селезенка. Наблюдая в Институте терапии АМН 6 больных с синдромом Бадд—Хиари, изучили частоту обнаружения отдельных симптомов заболевания и их диагностическую ценность. Считалось, что неотъемлемой чертой этого синдрома является портальная гипертония. Однако из 6 больных обнаружили портальную гипертонию только у 4. Интересно отметить, что при проведении у 3 больных спленометрии только у 2 было обнаружено повышенное внутриселезеночное давление. Можно поэтому сделать вывод, что портальная гипертония является характерной, но необязательной чертой синдрома Бадд — Хиари. То же можно сказать и в отношении асцита, который в ряде случаев отсутствовал.
Клиническая картина заболевания во многом напоминает течение цирроза печени. И это касается не только общих проявлений болезни, как субфебрильная температура, желтуха, потемнение мочи, обесцвечивание кала, гепато- и спленомегалия, асцит, но и некоторых специфических, сосудистых изменений, как, например, развитие венозных коллатералей. Тип развития коллатералей при тромбозе печеночных вен напоминает тот же, что наблюдается при портальных циррозах, когда венозные стволы от пупка распространяются кверху. Лишь в случаях, когда одновременно с тромбозом печеночных вен развивается тромбоз нижней полой вены, появляется расширение вен в нижнем отделе живота, на бедрах. Следует отметить, что расширенные вены пищевода или желудка могут быть источником смертельного кровотечения при синдроме Бадд — Хиари. Изучение функционального состояния печени не выявляет каких-либо особенностей, которые бы позволили диагностировать синдром Бадд — Хиари. Ее изменения те же, что и при хронических диффузных поражениях печени.
Наибольшие трудности возникают при дифференциации этого заболевания с циррозом печени и тромбозом воротной вены. Против тромбоза воротной вены говорит увеличение размеров печени. Более быстрое течение процесса не характерно для цирроза печени. Помогает прицельная биопсия печени с лапароскопией, позволяющая обнаружить расширение синусоидов и признаки склероза печеночных вен.
Диагностика заболевания

УЗИ с допплерографией считается самым действенны методом диагностики
Диагностика тромбоза печеночной артерии осуществляется после сбора анамнеза. Из-за сложности постановки диагноза на основе визуального осмотра, самым действенны методом диагностики является УЗИ с допплерографией.
Оно помогает выявить, есть ли заболевание с огромной долей вероятности. В рамках обследования удается обнаружить тромбы в сосудах печени.
Еще один эффективный способ диагностики тромбоза — это ангиография. В сосуды печени помещается катетер со особым веществом и проводится серия рентгеновских снимков. Нередко совместно со специальным раствором вводятся медикаменты, способные не только обнаружить, но и удалить тромб.
Лечение тромбоза воротной вены
- В некоторых острых ситуациях тромболизис.
- Длительная антикоагулянтная терапия.
- Ведение портальной гипертензии и ее осложнений.
В острых случаях с успехом может применяться тромболизис, особенно если его проводят при недавней окклюзии, в частности, при гиперкоагуляционных состояниях. Антикоагулянты не лизируют сгустки, но имеют некоторое значение для долгосрочной профилактики повторных тромбозов при гиперкоагуляционных состояниях, несмотря на риск варикозного кровотечения. Также необходима коррекция портальной гипертензии и ее осложнений; возможно в/в введение октреотида и эндоскопическое лигирование для контроля над варикозными кровотечениями, а также назначение неселективных β-блокаторов для профилактики повторных кровотечений. Такое лечение уменьшает необходимость в наложении хирургических шунтов (например, мезокавальных, спленоренальных), которые также могут быть окклюзированы, а операционная смертность составляет 5-50%. При TIPS необходим контроль (в т.ч., частые ангиографии) оценки его проходимости, которая может быть блокирована, что нарушит адекватную декомпрессию печени.
Диагноз тромбоза брыжеечных вен очень труден. Некоторые авторы считают вообще невозможным, по крайней мере клинически, проведение дифференциальной диагностики между артериальным и венозным тромбозом. Это, вероятно, не имеет большого практического значения, так как тактика врача при этих заболеваниях одна и та же. Во время операции, которая до последнего времени являлась единственным эффективным методом лечения, удается обнаружить некоторые особенности, позволяющие дифференцировать артериальный и венозный тромбоз. Сохранившаяся пульсация брыжеечных артерий говорит о тромбозе вен; обширное поражение всей толщи стенки кишечника более характерно для тромбоза артерии.
Клинически при тромбозе брыжеечных вен отмечается появление острых, схваткообразных болей в животе, к которым в дальнейшем присоединяется рвота «кофейной гущей», мелена. При пальпации брюшная стенка в первый период бывает мягкой, отмечается разлитая болезненность. Может так же, как и при артериальном тромбозе, обнаруживаться тестоватая опухоль в глубине брюшной полости. Характерной особенностью тромбоза брыжеечных вен является тестоватость прямой кишки при пальцевом ее исследовании, зависящая от венозного стаза. Омертвение при тромбозе вен развивается медленнее, почему и клинические симптомы заболевания в отличие от тромбоза артерий выражены менее ярко. Картина кишечной непроходимости, симптомы перитонита появляются позднее. Со стороны крови отмечается высокий лейкоцитоз со сдвигом влево. Следует только указать, что при обширном тромбозе вен заболевание с самого начала может протекать остро, с быстрым развитием симптомов кишечной непроходимости и перитонита.
Тромбоз воротной вены
Тромбоз воротной веныТравма стенки вены во время хирургической операции.
Снижение скорости потока крови воротной вены при:
Сдавлении сосуда извне опухолью, рубцами, эхинококковой кистой, альвеококком
Хронической сердечной недостаточности
Констриктивном перикардите
Синдроме Бадда-Киари (тромбозе печёночных вен).
Повышение свёртываемости крови либо изменение соотношения её клеточных элементов
В послеоперационном периоде, особенно у онкологических
При воспалительных процессах Гнойный пилефлебит (тромбофлебит воротной вены), наиболее часто возникающий как осложнение острого аппендицита. Реже пилефлебит возникает при гнойных холангите и лимфадените гепатодуоде-нальной связки либо язвенном колите
Панкреонекроз
Умбиликальная инфекция в неонатальном периоде (нео-натальная септицемия, омфалит, инфицирование при катетеризации пупочной вены для обменного переливания крови).
При осложнениях беременности (в частности, эклампсии).
При некоторых гематологических заболеваниях, обусловливающих повышение свёртываемости крови (в частности, псевдосиндром Банти при висцеральном лейшманиозе). Частота послеоперационных тромбозов воротной вены у заболевших, страдающих раком печени или других органов, циррозом печени, составляет 17,7%.
Клинические проявления зависят от предрасполагающего заболевания.
Тромбоз воротной вены выражается кровотечением из варикозно расширенных вен пищевода. Кровотечение переносится относительно нормально, т.к. у многих заболевших функции гепатоцитов сохранены.
Характерно увеличение селезёнки, особенно у детей.
Нарушения кровотока по брыжеечным венам обусловливают паралитическую непроходимость кишечника (боли в животе, вздутие его, отсутствие перистальтики). Итогом брыжеечного тромбоза могут стать инфаркт кишечника и последующий гнойный перитонит.
При гнойном пилефлебите появляются признаки абсцессов печени (повторные потрясающие ознобы, болезненность при пальпации увеличенной печени, на поверхности которой прощупывают узлы — абсцессы).
Асцит (для пилефлебита нехарактерен).
Субиктеричность склер.
Энцефалопатия и другие признаки печёночной недостаточности.
Послеоперационный тромбоз воротной вены чаще всего возникает в период гиперкоагуляции (3—8 день).
Тромбоз воротной вены надлежит заподозрить в любом случае портальной гипертёнзии, сочетающейся с нормальными результатами биопсии печени
Коагулограмма: повышение
УЗИ и КТ: гнойники в печени при пилефлебите
Ангиография (метод окончательного подтверждения диагноза), в частности спленопорто-графия либо снимки, сделанные в венозную фазу верхнебрыжеечной артериографии.
Антикоагулянты
Неотложная терапия: гепарин 40 000—60 000 ЕД в/в капельно в течение 4—6 ч, затем по 40000ЕД/сут (с 1 по 8—10 день) в/и. Дозу лекарства подбирают по времени свёртывания крови, толерантности плазмы к гепарину и результатам тромбоэластографии.
Поддерживающая терапия: за 1—3 дня перед окончанием введения гепарина прописывают антикоагулянты непрямого действия (фенилин, неодикумарин, синкумар), дозу подбирают индивидуально (снижение ПТИ до 40%). В частности, дозировки фенилина: в 1 день — 0,12—0,18 г/сут (в 3—4 приёма), во 2 день — 0,09—0,06 г/сут, в последующие дни -0,03—0,06 г/сут (в зависимости от ПТИ).
Противопоказания к назначению антикоагулянтов
Абсолютные противопоказания: тяжёлое кровотечение, недавно (в течение 1 мес) перенесённые нейрохирургические операции, беременность, реакции непереносимости
Относительные противопоказания: недавно перенесённые тяжёлые кровотечения, хирургические операции (кроме нейрохирургических), язвенная болезнь в анамнезе или недавно перенесённый инсульт (не связанный с эмболией).
Возможные лекарственные взаимодействия
Воздействие антикоагулянтов усиливают алкоголь, аллопуринол, амиода-рон, анаболические стероиды, андрогены, многие антимикробные средства, циметидин, ранитидин, хлоралгидрат, дисульфирам, все НПВС, сульфинпиразон, тамоксифен, тиреоидные гормоны, витамин Е
Воздействие антикоагулянтов уменьшают аминоглютетимид, антациды, барбитураты, кар-бамазепин, холестирамин, диуретики, гризеофульвин, ри-фампин, пероральные контрацептивы.
Тромболитические препараты, в частности фибринолизин (20 000—40 000 ЕД с добавлением гепарина по 10 000 ЕД на каждые 20 тыс. ЕД фибринолизина) в/в в течение 3—4 ч, стрептокиназа, стрептодеказа.
Симптомы
Сначала заболевание вовсе не проявляется. Только при обширном поражении печеночных вен появляются неприятные признаки. Первым делом появляется интенсивная боль в животе под правым ребром. У каждого симптом индивидуален, но все равно нарушает сон, приводит к беспокойству.
При печеночном тромбозе резко увеличивается печень, селезенка, на это указывает вздутый живот. Больной мучается от неприятной тяжести, дискомфорта. На патологию может указывать асцит, при котором в животе скапливается достаточное количество жидкости.
В запущенных случаях наблюдается кровотечение из вен желудка, пищевода, развивается энцефалопатия печени. На внутреннее кровотечение указывает рвота в виде кофейной гущи. При возникновении этих симптомов нужно срочно вызывать скорую помощь.
Симптомы и лечение тромбов в сердце
Постоянное жидкое состояние крови и образование тромбов связаны с тонусом сосудистой стенки и двумя основными системами — свертывающей и противосвертывающей. При нарушении баланса этих систем возникает тромбоз. Смертельную опасность несет тромб в сердце, который представляет собой сгусток, образовавшийся в полости этого органа.
Механизм образования
Основными механизмами внутрисосудистого образования тромбов являются:
- повышенная свертываемость;
- нарушение целостности внутренней стенки сосуда;
- замедление скорости кровотока.
Одну из основных ролей в процессе образования кровяных сгустков играют клетки крови — тромбоциты. При механическом или химическом повреждении сосуда они прилипают к внутренней стенке, закрывая дефект и предотвращая потерю крови. В зоне повреждения происходит склеивание тромбоцитов. В результате на стенке сосуда формируется тромб.
При замедленном токе крови в сосудах образуются вначале сгустки, которые позже становятся причиной формирования тромбов в просвете сосуда. Опасность представляют тромбы, находящиеся в венозном русле. Оторвавшийся кровяной сгусток (эмбол) всегда с током крови направляется в сторону сердца и легких. Это является одной из причин внезапной смерти.
Зачем вы кормите аптеки, если гипертония, как огня, боится обычную…
Табаков раскрыл уникальное средство против гипертонии! Чтобы снизить давление, сохранив сосуды, добавьте в…
Причины
Тромб в сердце может сформироваться в результате замедленного тока крови или при наличии участков, которые не способны сокращаться. Такое состояние происходит на фоне сердечно-сосудистых заболеваний:
- пороков сердечных клапанов, возникающих в результате ревматического поражения внутренней оболочки сердца (эндокарда);
- мерцательной аритмии, или фибрилляции предсердий;
- инфаркта миокарда.
При инфаркте миокарда происходит омертвение участка сердечной мышцы. После трансмурального инфаркта (обширного поражения) вместо рубца может образоваться расширение полости сердца (аневризма), которое не может сокращаться. В результате образуются пристеночные тромбы. Мерцательная аритмия является пусковым механизмом образования кровяных сгустков в предсердии.
Сердечные тромбы в зависимости от локализации могут быть:
- правосторонними и левосторонними;
- желудочковыми;
- предсердными.
Левосторонние тромбы являются угрозой ишемического инсульта, инфаркта почек, правосторонние — тромбоэмболии легочной артерии.
Симптомы
При левосторонних тромбозах в предсердии пациенты чаще жалуются на возникающее обморочное состояние и головокружение. Обычно такие образования подвижные. В случаях, когда сгусток практически перекрывает просвет предсердия, у больных появляется одышка, наблюдаются резкое падение артериального давления, чувство нехватки воздуха, учащенное сердцебиение.
При неподвижном тромбе в сердце пациенты жалуются на учащенное сердцебиение, нехватку воздуха, давящую боль в грудной клетке. Патология приводит к недостаточности кровообращения.
Лечение
При выявлении кровяных сгустков в сердце используют следующие группы препаратов:
- Антиагреганты (Аспирин Кардио, КардиАСК, Кардогрель, Ацетилсалициловая кислота, Клопилет). Препараты препятствуют склеиванию тромбоцитов, улучшают текучесть крови, предупреждают деформацию эритроцитов. Средства применяют не только для лечения тромбозов, но и для профилактики после операций, при атеросклерозе, ИБС, инфаркте миокарда.
- Антикоагулянты (Гепарин, Фрагмин, Клексан, Варфарин). Лекарственные средства снижают активность факторов свертывания. Некоторые из них постоянно принимаются при мерцательной аритмии и имплантированном искусственном клапане сердца.
- Тромболитические препараты (Стрептокиназа, Фибринолизин, Урокиназа, Саруплаза). Средства способствуют растворению фибриновых тромбов. Тромболитическая терапия показана в остром периоде инфарктов, при тромбозах крупных артерий, в первые часы после ишемического инсульта.
Помимо основных препаратов, назначают средства, улучшающие реологию крови (Реополиглюкин). Проведение тромболитической терапии должно осуществляться под строгим контролем свертывающей системы, так как есть опасность кровотечений. При неэффективности консервативного лечения, принимают решение о хирургическом вмешательстве — удалении тромба из полости предсердия, иссечении аневризмы сердца.
https://youtube.com/watch?v=cOaXs0kmIxo
Патологические изменения сосудов печени, способствующие развитию синдрома Бадда-Киари
Повышенное давление крови на сосудистую стенку и венозный застой в брюшной полости приносят не только увеличение размеров портальной вены печени, но и влекут появление следующих симптомов, указывающих на ее фиброз:
- Печень начинает выходить за край реберной дуги, иногда увеличиваясь до значительных размеров;
- В брюшной полости скапливается жидкость, развивается асцит;
- Параллельно этим процессам идет увеличение селезенки (спленомегалия);
- Наблюдается варикозное расширение вен передней брюшной стенки, геморроидальных вен и венозных сосудов нижней трети пищевода.
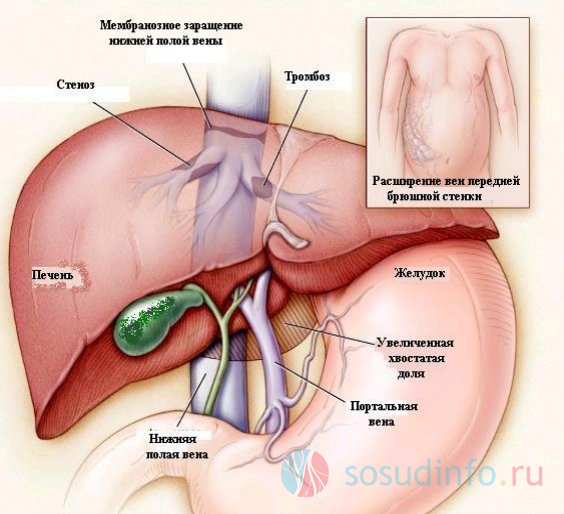
Патологические процессы (обычно воспалительного характера), затрагивающие печеночную паренхиму, нередко переходят на вены печени, а те на подобное воздействие отвечают развитием облитерирующего флебита. Следует заметить, что хроническому течению синдрома Бадда-Киари способствует фиброз внутрипеченочных венозных сосудов, в то время как тромбоз печеночных вен, является главным виновником острого проявления этого редкого заболевания.
рПНЛАНГ БНПНРМНИ БЕМШ оПХВХМШ
оЮРНЦЕМЕГ
РПНЛАНГНБ
• рПЮБЛЮ ЯРЕМЙХ БЕМШ БН БПЕЛЪ УХПСПЦХВЕЯЙНИ НОЕПЮЖХХ.
• яМХФЕМХЕ ЯЙНПНЯРХ ОНРНЙЮ ЙПНБХ БНПНРМНИ БЕМШ • яДЮБКЕМХЕ ЯНЯСДЮ ХГБМЕ НОСУНКЭЧ, ПСАЖЮЛХ, ЩУХМНЙНЙЙНБНИ ЙХЯРНИ, ЮКЭБЕНЙНЙЙНЛ • уПНМХВЕЯЙЮЪ ЯЕПДЕВМЮЪ МЕДНЯРЮРНВМНЯРЭ • йНМЯРПХЙРХБМШИ ОЕПХЙЮПДХР • яХМДПНЛЕ аЮДДЮ– йХЮПХ (РПНЛАНГ ОЕВ╦МНВМШУ БЕМ).
• оНБШЬЕМХЕ ЯБ╦ПРШБЮЕЛНЯРХ ЙПНБХ КХАН ХГЛЕМЕМХЕ ЯННРМНЬЕМХЪ Е╦ ЙКЕРНВМШУ ЩКЕЛЕМРНБ • б ОНЯКЕНОЕПЮЖХНММНЛ ОЕПХНДЕ, НЯНАЕММН С НМЙНКНЦХВЕЯЙХУ АНКЭМШУ, Ю РЮЙФЕ ОНЯКЕ ЯОКЕМЩЙРНЛХХ • оПХ БНЯОЮКХРЕКЭМШУ ОПНЖЕЯЯЮУ • цМНИМШИ ОХКЕТКЕАХР (РПНЛАНТКЕАХР БНПНРМНИ БЕМШ), МЮХАНКЕЕ ВЮЯРН БНГМХЙЮЧЫХИ ЙЮЙ НЯКНФМЕМХЕ НЯРПНЦН ЮООЕМДХЖХРЮ. пЕФЕ ОХКЕТКЕАХР БНГМХЙЮЕР ОПХ ЦМНИМШУ УНКЮМЦХРЕ Х КХЛТЮДЕМХРЕ ЦЕОЮРНДСНДЕМЮКЭМНИ ЯБЪГЙХ КХАН ЪГБЕММНЛ ЙНКХРЕ • оЮМЙПЕНМЕЙПНГ • сЛАХКХЙЮКЭМЮЪ ХМТЕЙЖХЪ Б МЕНМЮРЮКЭМНЛ ОЕПХНДЕ (МЕНМЮРЮКЭМЮЪ ЯЕОРХЖЕЛХЪ, НЛТЮКХР, ХМТХЖХПНБЮМХЕ ОПХ ЙЮРЕРЕПХГЮЖХХ ОСОНВМНИ БЕМШ ДКЪ НАЛЕММНЦН ОЕПЕКХБЮМХЪ ЙПНБХ) • оПХ НЯКНФМЕМХЪУ АЕПЕЛЕММНЯРХ (Б ВЮЯРМНЯРХ, ЩЙКЮЛОЯХХ) • оПХ МЕЙНРНПШУ ЦЕЛЮРНКНЦХВЕЯЙХУ ГЮАНКЕБЮМХЪУ, НАСЯКНБКХБЮЧЫХУ ОНБШЬЕМХЕ ЯБ╦ПРШБЮЕЛНЯРХ ЙПНБХ (МЮОПХЛЕП, ОЯЕБДНЯХМДПНЛ аЮМРХ ОПХ БХЯЖЕПЮКЭМНЛ КЕИЬЛЮМХНГЕ).
Методы лечения
Чтобы предотвратить разные осложнения, необходимо пройти комплексный курс терапии. Требуется медикаментозное лечение, физиотерапия, а в запущенных случаях проводится операция.
Первой реанимационной помощью является введение лекарства через катетер. С помощью препарата можно избавиться от кровяного сгустка. Эту процедуру выполняют не все врачи, потому что она достаточно опасна для жизни. Если тромб случайно оторвется, может развиться тромбоэмболия.
При тромбозе вен печени используются искусственные сосуды, которые способны быстро прижиться в организме, таким способом больному становится значительно легче
Немаловажное значение имеет прием медикаментов – врач выписывает антикоагулянты, антиагреганты, с их помощью можно снизить свертываемость крови
Что касается прогнозов, все зависит от сложности нарушения. При острой форме не обойтись без операции. При хронической форме тромбоза, если болезнь резко прогрессирует, сначала оказывается первая помощь. Успешная терапия возможна только в том случае, если недуг своевременно диагностирован. В других ситуациях, как правило, все заканчивается необратимыми изменениями в организме.
Не стоит запускать патологию, иначе может развиться печеночный абсцесс, кома, гнойный перитонит. Иногда из-за тромбоза открывается кровотечение в желудке, в кишечнике. Если своевременно не оказать помощь больному, тромбоз может распространиться на другие сосуды, жизнь пациента окажется под угрозой.
Кроме того, тромбоз может стать причиной печеночной недостаточности. В данном случае нарушается работа нервной системы, потому что она поражается токсинами. Из-за того, что в головном мозге скапливаются опасные вещества, развивается печеночная энцефалопатия, впоследствии возникают проблемы со сном, концентрацией внимания. Человек страдает от депрессии, его беспокоит повышенная сонливость, нарушается поведение.
Таким образом, тромбоз печеночны вен – достаточно опасная патология, которую нужно своевременно лечить, иначе она может стать угрозой для жизни. В профилактических целях рекомендуется внимательно следить за своим питанием, исключить все вредные продукты, также не стоит бесконтрольно принимать разные лекарственные средства. При появлении первых неприятных симптомов нужно сразу же проконсультироваться с врачом, пройти полное обследование. Будьте здоровы!