Варикозное расширение вен является заболеванием, которое характерно только для человека, у других представителей планеты его нет.
Этот недуг поражает вены в результате избыточной нагрузки на стенки сосудов и клапаны. В результате вены становятся темно-синими и раздутыми, на всем их протяжении образуются узлы, которые являются не только косметическим дефектом, но и опасным состоянием.
При физической нагрузке тромбы, которые развиваются в этих узлах, могут отрываться и разноситься по всему организму, закупоривая сосуды сердца, мозга, легких или почек. Это грозит развитием инфаркта, инсульта или тромбоэмболии легочной артерии.
О чем в этой статье:
Основные методы диагностики заболевания
Варикозное расширение вен является более серьезным заболеванием, чем его обычно считают. И чем раньше начато его лечение, тем меньше шанс развития фатальных осложнений, таких как трофические язвы, кровотечения или тромбофлебит.
Диагностика варикоза зачастую не вызывает трудностей у опытного врача-флеболога, так как признаки видны невооруженным глазом. Но для назначения лечения этого недостаточно – нужно выяснить степень поражения клапанного аппарата вен. Это необходимо для выбора метода терапии.
Самые простые способы диагностики – это выполнение больным проб. После осмотра и пальпации врач выполняет пробы Транделенбурга, Гаккенбруха и Шейниса.
Проба Транделенбурга проста в выполнении. Для ее проведения больной ложиться на кушетку и поднимает ногу на 45-90 градусов, исходя из своих физических возможностей. В это время врач ускоряет опорожнение большой подкожной вены путем поглаживания ее в направлении от стопы к бедру. В результате этого варикозные узлы опустошаются. Затем накладывается жгут на среднюю треть бедра и пациент переходит в вертикальное положение. Так врач оценивает наполнение подкожной вены и состоятельность клапанов.
Проба Гаккенбруха заключается в произведении наблюдением за проводимостью кашлевого толчка. Это проводится таким способом: врач кладет ладонь на бедро больного в проекции большой подкожной вены и просит пациента покашлять. При недостаточности клапана ощущается проведение кашлевого толчка на вену.
Проба Шейниса, или трехжгутовая, проводится в положении пациента лежа. На ногу от бедра до стопы накладывают три жгута, после чего больной встает. По заполнению подкожной вены врач может охарактеризовать состояние клапанного аппарата и степень его поражения.
Если эти пробы были неинформативны вследствие ранних сроков заболевания, прибегают к инструментальным методам. К ним относятся:
- Ультразвуковое исследование является самым простым и безболезненным методом. Выполняется с помощью специального датчика в режиме сканирования типа Доплер. Он использует ультразвуковые волны для выявления структурных поражений стенок сосудов и клапанного аппарата;
- Флебография выполняется при неэффективности ультразвукового сканирования. Она заключается во введении контрастного вещества в венозное русло и выполнении серии рентгенографических снимков. Исследование лучше проводить в вертикальном положении больного. Снимки создаются при расслабленных мышцах пациента, в состоянии напряжения мышц голени, и после физической нагрузки. На изображениях четко видно места затемнения, которые означают задержку контрастного вещества и несостоятельность клапанов.
Помимо этого используется томография – самый прогрессивный неинвазивный метод, отличается более высокой ценой от остальных, но при этом на порядок эффективнее.
Томография выявляет мельчайшие поражения сосудистой стенки, которые не видны на флебографии или ультразвуковом исследовании.
Виды проводимой терапии
Выбор метода лечения больных варикозным расширением вен зависит от степени развития заболевания и фазы течения процесса.
Первой ступенью в любой терапии является безоперационное лечение поверхностного варикоза. Это так называемая консервативная терапия. Все современные методы лечения варикоза должны быть направлены на предотвращение развития фазы декомпенсации у больного. Необходимо убрать все факторы, которые мешают оттоку крови из подкожных вен. Больному рекомендуется проводить меньше времени в положении стоя, ограничить нагрузку, снизить вес. Одежда и обувь должны быть удобными и не сдавливать. Курить и принимать алкоголь не рекомендуется во время лечения, так как они снижают тонус и без того слабых вен. Спать необходимо с приподнятым ножным концом, так крови легче будет оттекать от нижних конечностей. В дневное время суток нужно использовать компрессионный трикотаж, который приобретается в аптеке.
Эти мероприятия при своевременном начале лечения помогут избежать операции в течение нескольких лет, так как вылечить варикоз радикально можно только хирургически.
Оперативные методы лечения варикоза нижних конечностей:
- склеротерапия;
- классическая флебэктомия;
- минифлебэктомия;
- эндоваскулярная лазерная коагуляция;
К оперативным методам относится также комбинированная методика.
Метод классической флебэктомии
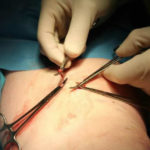
Как и многие оперативные вмешательства, флебэктомия проводится под общим наркозом или же при спинномозговом обезболивании. Из-за этого возможны риски развития послеоперационных осложнений.
Операция не длительная, но из-за специфики выполнения достаточно травматичная, поэтому должна проводиться только опытными специалистами.
Техника выполнения флебэктомии:
- Выполняется введение пациента в состояние медикаментозного сна путем вливания лекарств внутривенно или в спинномозговой канал.
- Производится разрез в паховой области.
- Хирург выделяет пораженную вену и вводит в нее зонд-проводник.
- Через надрез в конце пораженной вены хирург вытягивает по зонду сосуд.
После такой операции пациенты должны находиться в стационаре не меньше недели. Это мера для того, чтобы не развился тромбофлебит – воспаление остатков сосуда. Отеки после такого вмешательства могут сохраняться до полугода из-за повреждения лимфатических стволов и нарушения оттока жидкости.
После такой операции в 95% случаев образуются гематомы и кровоизлияния на нижней конечности из-за кровотечения из оторванных вен.
Щадящие вмешательства на венах
При этом у пациента не происходит нарушение привычного ритма жизни, он не отказывается от своих повседневных дел. Сеансы терапии проходят раз в неделю, а количество манипуляций достигает пятнадцати. Однако все зависит от запущенности процесса. Косметический эффект развивается спустя несколько дней, когда проходит отечность и след от инъекции. Отзывы об этом методы зачастую положительные.
К малоинвазивным безоперационным методам также относят эндоваскулярную лазерную коагуляцию, или абляцию. Принципом ее воздействия на стенку сосуда является термическое влияние. При этом происходит разрушение клеток сосудистой стенки со склерозированием. Важный момент – удалить нужно все клетки, иначе оставшиеся начнут процесс регенерации, и придется делать повторную процедуру.
На смену классическому способу флебэктомии, которая оставляла после себя большие разрезы, гематомы и отеки, пришел малотравматичный способ. Вместо длинных разрезов используются проколы кожи скальпелем в нескольких местах на протяжении пораженного сосуда. Это более щадящая процедура для кожи, так как надрезы вен производят вне раны, что позволяет не использовать ранорасширители. Швы на проколы не накладываются, а края раны стягиваются специальным асептическим пластырем, заживление под которым проходит за несколько дней.
Основное показание к этой операции – удаление вен в месте, где нужна эстетичность – на стопах, вокруг глаз, половых губ и прочих.
Модификацию этой методики предложил ученый Мюллер. Его вариант заключается в одновременном проколе кожи и захвате на крючок магистральной вены.
Препараты для лечения варикоза

Эти препараты не могут вылечить варикозное расширение вен полностью, а лишь смягчают симптомы, поэтому они являются своеобразным дополнением. Основные беспокоящие пациентов проявления — жжение по ходу сосуда, отек и тяжесть в нижних конечностях – проходят спустя 2-3 дня применения флеботоников.
Их можно применять не только для лечения, но и для профилактики – например в период беременности для предотвращения отеков, или женщинам, которые выполняют тяжелую физическую работу для поддержки венозного тонуса.
Названия препаратов, которые являются наиболее популярными при терапии:
- Детралекс;
- Флебодиа;
- Репарил-гель;
- Диклофенак.
Детралекс – основной препарат для противоварикозной терапии. Имеет противовоспалительное влияние, укрепляет стенки сосудов. Единственный минус данного препарата – форма выпуска только таблетированная, что исключает использование у беременных женщин.
Флебодиа – венотоник с противоотечным действием, защищает стенки сосудистых стволов от влияния на них свободных радикалов. Увеличивает скорость оттока венозной крови от конечностей.
Репарил-гель имеет кроме ангиопротекторного еще и обезболивающий эффект. Увеличивает кровоток в системе большой подкожной вены, снимает отечность, снимает дискомфорт.
Диклофенак относится к группе нестероидных противовоспалительных препаратов, его основное действие – уменьшение отека и воспаление. Кроме того, он уменьшает тромбообразование в крупных венах, профилактируя развития тромбозов и тромбоэмболий.
Дары природы в лечении варикоза

В первую очередь важно обратить внимание на количество потребляемой жидкости. За сутки количество воды должно составлять не меньше двух литров у пациентов с варикозом. Это предотвратит сгущение крови и образование сгустков. Повышают количество выпитой воды постепенно, чтобы не создавать нагрузки на почки.
Для того чтобы снять отечность и вывести избыток жидкости из организма следует использовать мочегонные травы от отеков. Их можно принимать и в лечебных, и в профилактических целях.
Основным народным средством по праву считается настойка конского каштана. В нем содержаться вещества, разжижающие кровь, множество антиоксидантов и витаминов. Чтобы приготовить полезный напиток нужно взять 100 грамм цветов, залить литром 96% этиловым спиртом и дать настояться в темном прохладном месте в течение двух недель. Употреблять настойку нужно по чайной ложке, растворенной в половине стакана кипяченой воды. Курс лечения составляет семь дней, после чего делается перерыв. Потом курс начинается сначала.
Чеснок и лимон в терапии варикоза широко применяется с давних времен. Для приготовления целебного настоя необходимо взять 5 лимонов и 5 крупных головок чеснока. Их измельчают в блендере в однородную массу, которую потом заливают теплой водой в объеме четырех литров. Настаивается данная смесь в течение трех дней в комнате. Пить необходимо по половине стакана трижды в день обязательно после еды, так как этот настой повышает кислотность желудка. Поэтому людям с заболеваниями желудочно-кишечного тракта нужно посоветоваться с гастроэнтерологом перед таким лечением.
Методы лечения варикоза рассмотрены в видео в этой статье.