О чем в этой статье:
Кровотечение при тромбофлебите
Расширенные варикозные узлы имеют не только поверхностное расположение, они могут быть локализованы в желудочно-кишечном тракте, влагалище и других органах. Причиной кровотечения из венозного узла является его разрыв.
Провоцируют следующие факторы:
- механическое повреждение узлов;
- истончение стенок сосудов, при тромбофлебите они становятся тонкими и хрупкими.
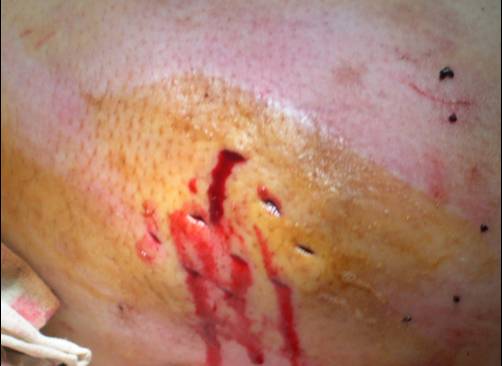
По виду кровотечения делятся на внутренние и наружные. К наружному приводят повреждения кожи, ушибы, порезы. Кожные покровы при таком заболевании обычно сухие и истонченные. Зачастую пациенты даже не замечают наружной травмы и начала кровотечения, ведь кожу легко травмировать, даже одевая обувь. При венозном кровотечении кровопотеря может быть достаточно значительной, кровь изливается непрерывной струйкой. В вертикальном положении остановить его практически невозможно.
Кровотечение с подкожной локализацией также может быть из-за механического повреждения, либо спонтанным из-за истончения сосудов. Кровопотеря зависит от местонахождения поврежденной вены и степени разрыва. Часто обнаруживаются подкожные гематомы.
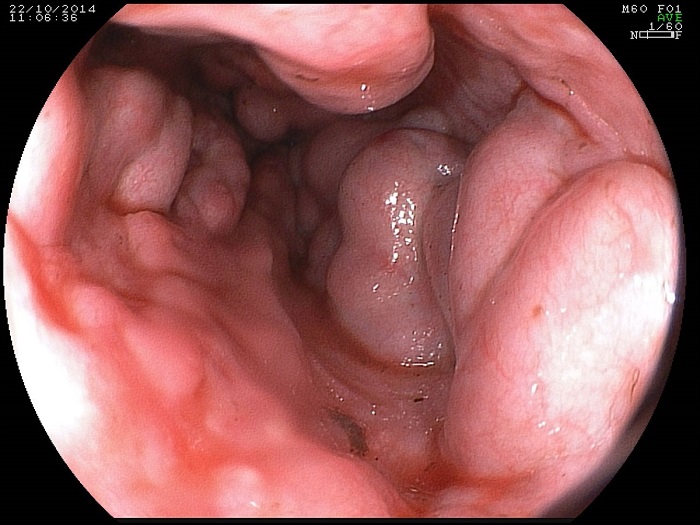
Очень часто при варикозном расширении вен возникает внутреннее кровотечение в желудке или пищеводе. Человек может не подозревать об имеющемся заболевании, так как оно никак не проявляется. Больной узнает о проблемах со здоровьем только при разрыве сосуда.
Причины и клиническая картина патологии
Провоцирующими факторами такого процесса могут быть:
- ненормированный приём пищи. В зависимости от количества еды, которое попадает в желудок, организм должен подать кровь. Если человек переедает, а венозная система неполноценно отводит кровь от органа, то происходит увеличение давления в стенках сосудов;
- лежачее положение. Когда человек по определённым причинам должен больше лежать, чем двигаться, то во время сна туловище должно быть слегка приподнято;
- физические напряжения. Для развития патологии достаточно постоянно натуживаться, поднимать тяжести. Такие действия приведут к повышению внутрибрюшного давления.
Не стоит забывать, что причинами кровотечений могут быть и заболевания желудка, повреждение слизистой собственным соком или посторонним предметом, который попал внутрь с пищей. На слизистой сначала будут появляться микротравмы, а впоследствии – язвы.
Самостоятельно диагностировать, что в желудке появилась кровь, можно, если внимательно прислушаться к симптомам своего организма.
Признаками процесса могут быть:
- Рвота, которая по своему внешнему виду напоминает кофейную гущу.
- Каловые массы чёрного цвета.
- Стремительное развитие анемии.
- Быстрая утомляемость.
- Изменение вкуса человека.
Каждый из этих признаков должен насторожить больного и заставить обратиться к врачу за диагностикой и проведением лабораторных исследований.
Провоцирующие факторы
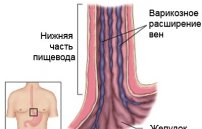
Кровотечение из вен пищевода развивается при патологическом расширении их стенок. Провоцировать развитие кровотечения могут несколько факторов, приводящих к повреждению ослабленных стенок вариксов вследствие резких скачков уровня давления крови в портальной вене. К ним относятся:
– Переедание. Большое количество пищи в желудке и кишечнике усиливает приток крови к этим органам и печени, так как повышается их функциональная активность. При этом нарушение оттока венозной крови по сосудам системы портальной вены приводит к резкому увеличению давления и риску развития кровотечения.
– Длительное положение человека в горизонтальном положении. Людям с варикозом пищевода для профилактики развития кровотечения во сне рекомендуется спать с возвышенным положением верхней половины туловища.
– Физические нагрузки. Приводят к общему повышению давления крови в сосудах. Особенно опасны нагрузки сопряженные с повышением внутрибрюшного давления (натуживание, подъем тяжестей).
Также к развитию кровотечения может привести непосредственное повреждение варикозно расширенных вен при приеме твердой, горячей пищи, алкоголя, развитии эзофагальной рефлюксной болезни (заброс кислого желудочного сока в нижние отделы пищевода с повреждением его слизистой и формированием язв).
Причины и механизм развития
Причины расширения вен пищевода, провоцирующие тяжелое внутреннее кровотечение, напрямую зависят от давления в портальной вене и всех заболеваний, приводящих к его повышению.
Наиболее распространенным фактором являются болезни печени. При хронических гепатитах происходит постепенное зарастание междольковых промежутков, в которых расположены венулы. Кровь из воротной вены не может пройти, поскольку создано механическое препятствие. Давление внутри портального венозного русла повышается, и запускается механизм сброса в шунты. В результате переполняются участвующие в этом процессе левая желудочная и пищеводные вены.
Нелеченные гепатиты (особенно алкогольный) быстро приводят к циррозу печени. Он выражается в полной замене печеночных клеток гепатоцитов на рубцовую ткань. Обратного механизма не существует. Спасает пациента только пересадка органа, но она пока применяется редко.
Подобный механизм в патогенезе проходит варикозное расширение вен пищевода при опухолях печени, туберкулезе, эхинококкозе.
Сдавление нижней полой вены опухолью тоже отражается на венозной системе пищевода.
Другим вариантом гипертензии в воротной вене может быть тяжелая стадия сердечной недостаточности, особенно при повышении общего артериального давления.
Профилактика повторного кровотечения
При эндоскопическом лигировании варикозно-расширенные вены аспирируют в просвет специального эндоскопического инструмента и перевязывают с помощью эластичных резиновых лент. Перевязанная вена в последующем облитерируется. Процедуру повторяют каждые 1—2 нед до облитерации вен. В дальнейшем необходим регулярный эндоскопический контроль для своевременного лечения рецидивов варикоза. Эндоскопическое лигирование в целом более эффективно, чем склерозирующая терапия. Для профилактики вторичного кровотечения вследствие индуцированных лигатурами изъязвлений назначают антисекреторную терапию ингибиторами Na + , К + -АТФазы (протонного насоса).
Склерозирующая терапия
Склеротерапия это введение в варикозно-расширенные вены склерозирующих средств. После внедрения эндоскопического лигирования данный метод применяют относительно редко. Склерозирующая терапия не лишена недостатков, поскольку может сопровождаться преходящими болями, лихорадкой, временной дисфагией и иногда перфорацией пищевода. Также возможно развитие стриктур пищевода.
Трансъюгулярное внутрипечёночное портокавальное шунтирование
Операция заключается в установке внутрипечёночного стента между воротной и печёночной венами, что обеспечивает портокавальное шунтирование и уменьшает давление. Процедуру выполняют под рентгенологическим контролем. До операции необходимо подтвердить проходимость воротной вены с помощью ангиографии и назначить профилактическую антибиотикотерапию. Возникновение повторного кровотечения обычно связано с сужением или окклюзией шунта (необходимо соответствующие обследование и лечение, например, ангиопластика). Трансъюгулярное внутрипечёночное портокавальное шунтирование может спровоцировать развитие печеночной энцефалопатии, для её купирования необходимо уменьшить диаметр шунта.
Портокавальные шунтирующие операции
Портокавальные шунтирующие операции позволяют предотвратить рецидивы кровотечения. Наложение неселективных портокавальных шунтов приводит к чрезмерному снижению поступления портальной крови в печень. С учётом этого были разработаны селективные шунтирующие операции, при которых риск развития послеоперационной печёночной энцефалопатии ниже. Тем не менее с течением времени печёночный портальный кровоток снижается.
Антагонисты p-адренорецепторов (р-адреноблокаторы)
Пропранолол или надолол снижают давление. Их можно применять для профилактики повторяющихся кровотечений. Тем не менее для вторичной профилактики β-адреноблокаторы используют редко. Комплаентность лечения этими препаратами может быть низкой.
Обследование пациента
Первое и главное при обследовании пациента с подозрением на варикозное кровотечение — всесторонняя клиническая оценка
Уделяют внимание признакам асцита, энцефалопатии и атрофии конечностей. Наличие любого из признаков свидетельствует о тяжелом циррозе и плохом печеночном резерве
Зачастую наблюдаются паукообразные гемангиомы на коже и пальмарная эритема, признаки увеличенного сердечного выброса и низкого периферического сосудистого сопротивления и другие проявления тяжелого прогрессирующего цирроза.
При общем обследовании необходимо быстро оценить тяжесть состояния пациента. Выраженная кровавая рвота, мелена с признаками геморрагического шока указывают на тяжелое кровотечение и необходимость в соответствующем лечении. Жизненный параметры, психический статус и интенсивность продолжающегося кровотечения определяют проведение неотложной помощи по схеме ABC (проходимость воздухоносных путей , остановка кровотечения , поддержание гемодинамики ). Крайне важна защита воздухоносных путей и предотвращение аспирации крови в трахеобронхиальное дерево, особенно при наличии обусловленной заболеванием печени энцефалопатии. Пациентов с низким дыхательным резервом, или при неспособности защиты воздухоносных путей до проведения каких-либо вмешательств следует заинтубировать, во избежание аспирации крови. Сразу же после ИВЛ необходимо провести возмещение внутрисосудистого объема и как можно скорейшую остановку кровотечения.
У пациентов с кровотечениями из варикознных вен пищевода часто наблюдают выраженные гематологические отклонения. Анемия может быть следствием как острой, так и хронической кровопотери. В последнем случае может наблюдаться железодефицитная анемия. Нарушения гемостаза могут возникнуть вследствие продолжающейся кровопотери, нарушенной синтетической способности печени или гиперспленизма. У пациентов с кровотечением обязательно следует проводить коррекцию нарушений свертывания при помощи свежезамороженной плазмы и парентерального введения витамина K. Секвестрация тромбоцитов в селезенке у пациентов с портальной гипертензией часто приводит к тромбоцитопении. При этом переливание тромбоцитов неэффективно вследствие их быстрого удаления из кровотока.
Могут также наблюдаться многочисленные отклонения результатов лабораторных исследований. Электролитный дисбаланс может быть следствием приема мочегонных препаратов, злоупотребления алкоголем, перераспределения жидкости в организме, острой кровопотери или реанимационных мероприятий. Для оценки функции печени и определения необходимости в возмещении факторов свертывания должны использоваться уровень альбумина, билирубина и холестерина в сыворотке, протромбиновое время.
Обследование пациентов с кровотечением из варикозных вен пищевода должно включать скрининг на гепатиты и ВИЧ. Скрининг на гепатиты может определить причину цирроза, а также предоставить информацию для назначения соответствующей этиотропной терапии. Лечение пациентов с выраженной вирусной нагрузкой может отличаться от лечения пациентов с длительно существующим гепатитом в терминальной стадии цирроза без таковой. Необходимо также проводить поиск признаков ВИЧ-инфекции. Выбор лечения портальной гипертензии может зависеть от прогнозируемой продолжительности жизни при ВИЧ-инфекции и СПИДе.
Биопсия печени позволяет установить окончательный диагноз, возможную этиологию и морфологические особенности цирроза. Определенная при помощи биопсии степень активности гепатита может не соответствовать клинической картине печеночного резерва. В экстренных ситуациях биопсию обычно не проводят ввиду ее рискованности и длительности гистологического исследования.
После завершения физикального обследования и получения результатов лабораторных исследований, каждый пациент должен быть оценен по классификации Чайлда и Чайлда-Пью, а также с учетом МТСЗП. Несмотря на известные ограничения этих систем оценки, они остаются лучшим способом определения прогноза и помогают в назначении соответствующего лечения.
Кровотечение из пищевода при циррозе печени
Одним из самых тяжелых заболеваний печени является цирроз, характеризующийся необратимым разрастанием соединительной ткани, в результате чего гибнут гепатоциты, нарушается структура и функция органа. Замедляется кровоток в системе v portae, повышается давление в вене, когда оно достигает критических величин, то избыток крови через желудочные и пищеводные вены сбрасывается в системный кровоток.
Вены пищевода, не приспособленные к таким нагрузкам объемом и давлением, претерпевают варикозные изменения. Постоянные, скачкообразные подъемы давления в портальной системе, изменения вен пищевода, нарушения коагулограммы – все это провоцирует возникновение кровотечений.
Диагностические мероприятия
Для врача важно не только установить факт наличия крови в желудке, но и найти место локализации процесса в пищеводе. Чтобы выполнить эту задачу, могут использоваться и лабораторные, и инструментальные методы:
Чтобы выполнить эту задачу, могут использоваться и лабораторные, и инструментальные методы:
- Анализ крови. Такой метод позволяет установить количество гемоглобина и эритроцитов.
- Анализ кала. Такая методика является высокоинформативной, поскольку позволяет определить даже минимальные кровотечения.
- Эндоскопия пищевода. Врач при помощи специального инструмента сможет не только увидеть, где произошёл разрыв вены, но и остановить кровотечение.
- Рентген. Его используют как плановый метод осмотра.
Практически во всех случаях правильная и своевременная диагностика даёт возможность быстро помочь больному, а при совмещении с терапевтическими процедурами – и ускорить выздоровление.