О чем в этой статье:
Профилактика заболевания
Патологические изменения, происходящие в сосудах мошонки, предотвратить невозможно. Но важным профилактическим методом остается осмотр яичек. Если оно здоровое, то у взрослого мужчины его длина составит 4см и ширина 3 см. Причем расположены она на разных уровнях: первое будет выше левого. Выполнять осмотр яичек нужно каждый месяц, чтобы своевременно можно было обнаружить изменения форме размерах мошонки, яичек
Во время осмотра важно обращать внимание на следующие патологические изменения:
- Уплотнения или шишки в равном или левом яичке;
- Образование жидкости в мошонке;
- Ощущения тяжести в мошонке, боль или дискомфорт в яичке и мошонке;
- Отечность и увеличение в размерах яичек.
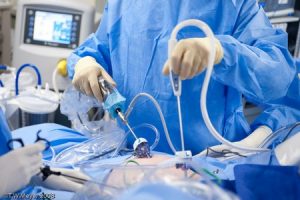
Лапароскопия – это эффективный метод терапии варикоза мошонки у мужчин. Благодаря ей удается нормализовать пораженные сосуды и запаять их. Рассматриваемый метод считается не только одним из эффективных, но и безопасных. Проводить лапароскопию можно только после того, как была точно определена причина патологии. Выполняют ее под наркозом, а уже через 7 дней больного выписывают домой. Риск развития осложнений минимальный, а возникать они могут только по причине не соблюдения рекомендаций врача в реабилитационный период.
Реабилитационный период сроки, образ жизни, нюансы
После проведенной операции длительное нахождение в стационаре необязательно — мужчина может отправиться домой уже через 1–2 дня. В первый день у пациента слабо выражен болевой синдром, который легко купируется обезболивающими препаратами с минимальным количеством побочных явлений (вместо мощных анальгетиков, назначаемых после более грубых методов вмешательства).
Несмотря на меньший список ограничений, которые необходимо соблюдать после операции, физическая нагрузка исключается лишь частично.
Многие урологи также выделяют следующую зависимость между возрастом и адаптационным периодом — чем старше мужчина, тем больше ему времени необходимо, чтобы вернуться к привычному ритму жизни после операции на паховой области.
Табу после операции:
- бодибилдинг;
- поднятие гирь;
- занятия на турнике;
- запоры.
Однако уже через 2 недели — при отсутствии осложнений — допускается легкая физическая активность: быстрая ходьба, плавание, гимнастика, езда на велосипеде. Активным спортом можно заниматься по окончанию 21 дня с момента выписки из лечебного учреждения.
Сексуальные контакты и мастурбацию также обычно разрешается после окончания восстановительного периода, однако следует минимизировать излишнюю нагрузку на пресс. Если во время развития варикоцеле не было воспалительных процессов внутри яичка, то можно беспрепятственно вернуться к планированию беременности.
Лапароскопическое вмешательство приоритетно к выбору в качестве лечебного мероприятия при варикоцеле. Низкий процент рецидивов и быстрый процесс адаптации делают лапароскопию перспективным методом коррекции варикозного расширения вен семенного канатика.
Показания к процедуре
Как правило, течение варикоцеле бессимптомное. А обнаружить заболевание удается при медицинских осмотрах у спортсменов и допризывников. Порой диагностика позволяет определить степень патологического процесса, при которой нужно обязательно проводить оперативное вмешательство. Согласно статистике, заболевание, протекающие без симптомов, имеет явные преимущества перед патологией с выраженной симптоматикой, которая заключается в следующем:
- болезненные ощущения в мошонке;
- увеличение мошонки в размерах;
- извитость вен;
- изменение размеров и консистенции яичек.
Лапароскопия назначается в том случае, когда имеет место двухсторонний варикоцеле, паховая грыжа, бесплодие, осложнения и рецидивы.
Последствия
Нужно понимать, что любое оперативное вмешательство несет определенную опасность для организма
Таким образом, после операции могут развиться осложнения, с которым важно бороться, как только они дали о себе знать. Самым частым последствием после лапароскопии остаются болезненные ощущения
Но боль имеет слабо выраженный характер. Чтобы избавиться от нее, нужно сделать пару уколов анальгетика в первые дни. Но принимать обезболивающие не всем можно. Их назначают уже через двое суток. Максимальный срок пребывание пациента в больнице составит 7 дней.
Возникающие последствия могут возникать по причине того, что полости брюшины заполняют углекислым газом, устанавливают троакары и проводят другие манипуляции. Выражаться это может в следующих проявлениях:
- травмирование сосудов,
- деформация полых органов;
- болезненные ощущения в области плеч.
Так как сегодня инструменты, применяемые при лапароскопии, усовершенствованные, то благодаря им удается устранить пагубные последствия после операции или свести их к минимуму.
Сравнительные исследования разных методик
Операции при варикоцеле различаются по частоте рецидивов, вероятности осложнений, длительности вмешательства, стоимости и конечным результатам.
Сравнение лапароскопической варикоцелэктомии с антеградной склеротерапией:
- 1Частота невозможности выполнения операции выше при склеротерапии (16%) по сравнению с лапароскопическим методом (5%).
- 2Лапароскопия сопровождается большей частотой осложнений (13% против 5% при склеротерапии).
- 3Вероятность рецидива болезни выше при склеротерапии (при антеградной склеротерапии – 16%, при ретроградной – 19%, при лапароскопии – 5%).
- 4Наиболее частое осложнение лапароскопии – гидроцеле.
- 5Наиболее частое осложнение склеротерапии – орхоэпидидимит.
Сравнение открытой паховой варикоцелэкомии с антеградной склеротерапией:
- 1Схожая частота осложнений и рецидивов болезни.
- 2Время операции при склеротерапии меньше (25 минут против 42 минут при открытой операции).
- 3Время восстановления после операции меньше при склеротерапии (1 день против 3-4 дней при паховом доступе).
- 4Качественные показатели спермы несколько выше после склеротерапии.
Сравнение микрохирургической методики с забрюшинной высокой перевязкой вен без сохранения тестикулярной артерии:
Несмотря на большую длительность операции, необходимость наличия оптики и/или микроскопа большинство ученых считает микрохирургическую операцию оправданной ввиду меньшей вероятности осложнений и рецидивов, более ранней мобилизации пациента, лучшего эффекта от операции (качественные показатели спермы улучшаются значительно).
Микрохирургическая варикоцелэктомия методика Гольдштейна
Внедрение микрохирургической техники значительно снизило частоту рецидивов болезни (0-2%), частоту осложнений после операции (1-5%). Операция может выполняться как под местной, так и под общей анестезией.
Длительность операции в среднем составляет 25-60 минут.
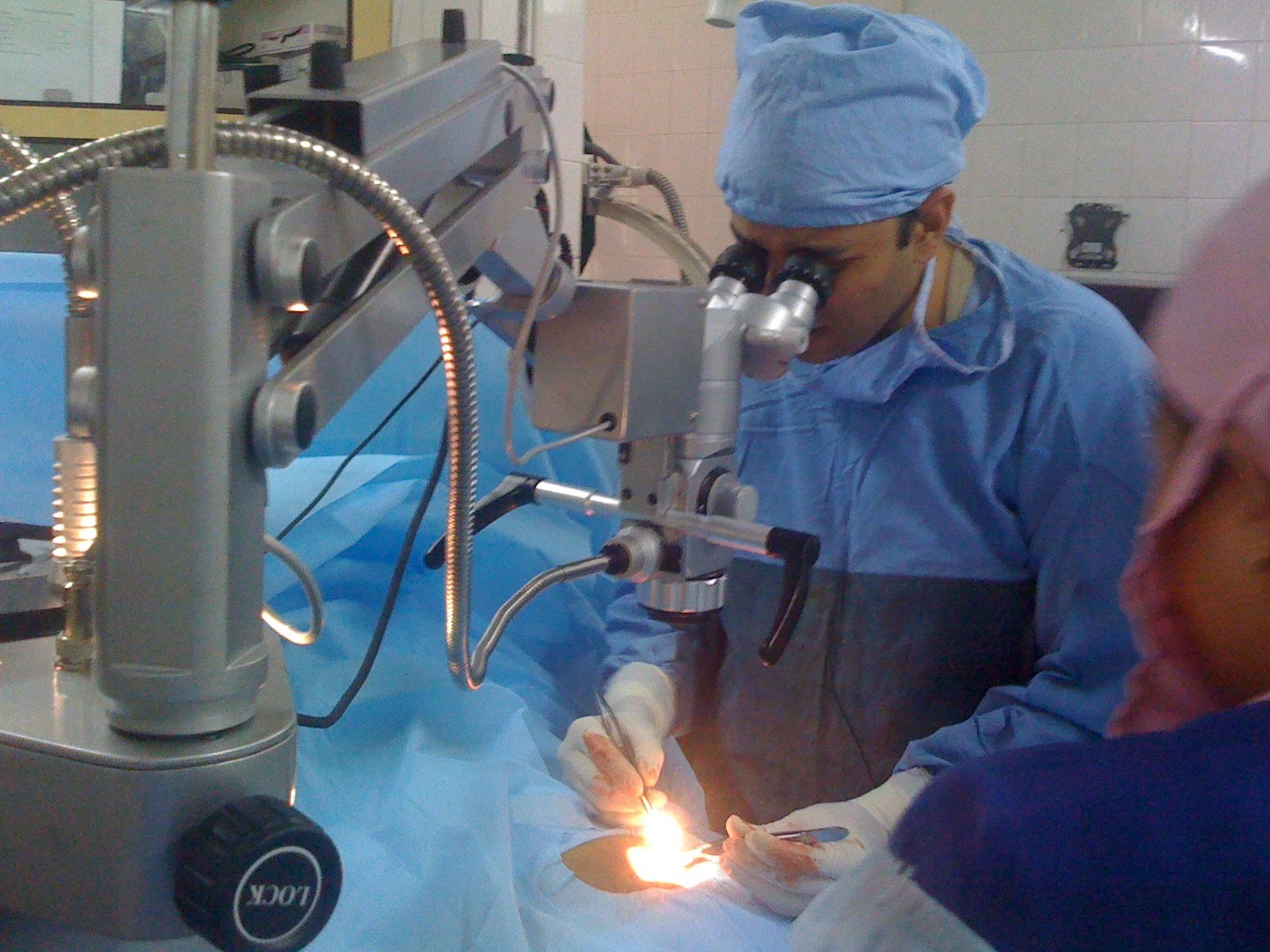
Рис. 7 – Использование операционного микроскопа. Источник иллюстрации — http://drramayyas.blogspot.com.by
Большинство специалистов в сфере лечения мужского бесплодия применяют микрохирургическую субингвинальную варикоцелэктомию в качестве рутинного метода лечения. Данный тренд в лечении варикоцеле обусловлен многообещающими результатами операции.
В случае рецидива после первого вмешательства последующая микрохирургическая операция позволяет улучшить качественные показатели спермы, способствует повышению уровня тестостерона, приводит к увеличению объема яичка после операции с минимальными рисками послеоперационных осложнений.
Преимущества микрохирургического лечения:
- 1Субингвинальный разрез позволяет выделить семенной канатик без пересечения, расщепления мышц стенки живота, как при паховом и забрюшинном доступе. Это приводит к уменьшению выраженности болевого синдрома, более быстрой мобилизации пациента и восстановлению его функционального состояния.
- 2Возможны точная идентификация и перевязка дилатированных вен, мелких венозных коллатералей для минимизации риска рецидива.
- 3Возможны точная идентификация и сохранение артерий (избегание случайного лигирования гонадной артерии), лимфатических коллекторов (при их случайной перевязке повышается риск развития гидроцеле на стороне операции в послеоперационном периоде).
- 4Устранение варикоцеле 3 ст. микрохирургической методикой сопровождается увеличением количества подвижных сперматозоидов на 143%.
Ход операции
- 1Во время операции для визуализации сосудов используется увеличительная оптика, операционный микроскоп(10-25-кратное увеличение).
- 2В проекции поверхностного пахового кольца выполняется разрез в поперечном направлении (длина кожного разреза – два – три см).
- 3Выделяют и берут на держалки семенной канатик.
- 4Выводят яичко в рану.
- 5Выделяют и лигируют наружную тестикулярную вену, а также венозные сосуды, которые сопровождают связку, направляющую яичко.
- 6Возвращают яичко в мошонку.
- 7Выделяют и перевязывают вены семенного канатика (во время операции используется операционный микроскоп, с помощью которого выделяют и лигируют мелкие вены, за исключением сосудов, сопровождающих ductus deferens).
Почему именно лапароскопия
Варикоцеле лечат различными хирургическими способами. Это операция по Иваниссевичу, микрохирургическая варикоцелэктомия, эмболизация, лапароскопия. Наиболее часто применяют именно варикоцелэктомию с применением лапароскопа.
Лапароскопическая операция при варикоцеле имеет множество положительных сторон:
- Быстрое восстановление мужчины. Операция способствует возвращению полноценной половой функции в течение первой недели. Также наблюдается значительное увеличение здоровых сперматозоидов. Это качество операции используется для улучшения зачатия. При варикоцеле лапароскопия является наиболее эффективным способом борьбы с этим заболеванием. Эта операция дает возможность мужчине возвратиться к своей обычной жизни без каких-либо изменений со стороны половой сферы. Оперативное вмешательство в 50% приводит к улучшению качества плохой спермы.
- Хорошая переносимость организмом. Лапароскопия переносится больными лучше, чем микрохирургия варикоцеле и другие операции по коррекции расширения вен семенного канатика.
- Минимальные осложнения. Осложнений после лапароскопии при варикоцеле практически не бывает (не более 4%). Менее чем в 1% происходит травмирование органов брюшной полости и также в 1% может произойти травма яичек.
- Короткая анестезия. Немаловажным плюсом считается выбор, под каким наркозом выполняется лапароскопия. После операции мужчина быстро возвращается в чувство, так как применяют общий короткий наркоз. Он не оказывает негативных влияний на кору головного мозга. Длительное воздействие анестетиков оказывает негативное воздействие на кору головного мозга. Поэтому нельзя проводить более 3 длительных наркозов за всю жизнь. В настоящее время вопрос, под каким наркозом делается лапароскопия, решен. Операция проводится под общей анестезией за короткое время и нарушений в нервных окончаниях не происходит.
- Быстрота устранения варикоцеле. Болезнь невозможно полностью вылечить с помощью медикаментов. А после установки титановых скоб никакой дополнительной терапии медикаментами не требуется. Пациенту только требуется обработка антисептиком ранок.
- Отсутствие косметических дефектов. Ранки быстро заживают, остаются лишь небольшие точечные рубцы, которые вскоре рассосутся.
В отличие от традиционного метода хирургического вмешательства по Иваниссевичу лапароскопическая варикоцелэктомия проводится с минимальным повреждением кожных покровов. Делают лишь несколько проколов в брюшной области. Очень часто такой метод сравнивают с микрохирургической операцией, при которой делают разрез 3-5 см и через него рассекают семенной канатик, а затем, используя операционный микроскоп, викриловыми лигатурами перевязывают вены. Микрохирургическая субингвинальная варикоцелэктомия и лапароскопия действительно во многом схожи. Длительность их примерно одинаковая, болевой синдром выражен незначительно. После лапароскопии восстановление организма происходит немного раньше.
При варикоцеле лапароскопия проводится без разрезов, длина шва составляет 0,7 мм. Рецидивы появляются только в 2% случаев, (если проведена субингвинальная варикоцелэктомия, этот риск повышается от 10% и выше). Если операцию проводит опытный врач, то исключено повреждение лимфатических сосудов, появление таких осложнений как воспаление яичка (орхит) яичка или его придатка (эпидидимит) или водянки яичка (гидроцеле). В отличие от открытой и микрохирургической операции варикоцеле, операция с применением лапароскопа позволяет обходные пути кровотока.
Способы оперативного вмешательства
При варикозе вен мошонки лечение предполагает использование оперативного пути. Но только способов оперативного вмешательства насчитывают около 120 видов. Некоторые из них находятся еще на стадии доработки, а применяют их для медицинских экспериментов. Но положительные результаты, которые прошли испытание практикой, остаются в хирургии и применяются в разных случаях патологического процесса. На сегодняшний день для лечения варикоцеле могут использовать следующие самые востребованные методы оперативного вмешательства:
- Традиционные операции. Сюда стоит отнести оперативные вмешательства Паломо и Мармара. Чаще всего применяют именно последний вариант. Это связано с тем, что такая операция меньше всего травмирует лимфатические сосуды и артерии яичек. Однако в медицинской практике при удалении взрослого и детского варикоцеле чаще всего задействуют операцию Иваниссевича.
- Микрохирургия. При использовании этой методики задействуют микроскоп и бинокулярные очки. Благодаря высокой степени точности процесса удается понять нужное место и перевязать тем варикозные вены, при этом, не задев яичко и семенной канатик.
- Эндоваскулярная эмболизация. Этот вариант терапии осуществляют при помощи рентгеноскопического контроля. Суть процедуры в том, что семенные вены подвергают склерозированиии или вводят в них коагулирующие медикаменты. Чтобы операция была проведена качество, необходимо учитывать уровень квалификации специалиста.
Все представленные методы терапии варикоцеле характеризуются своими особенностями и ограничениями. В этом смысле лапароскопические операции не имеют множественных недостатков по сравнению с другими методиками. Варикоцеле лапароскопия пользуется большим спросом там, где классические методики не оказывают должного эффекта.
Послеоперационный период
- 1После открытой варикоцелэктомии могут сохраняться болевые ощущения в паху, в области разреза в течение 3-6 недель. В норме боль постепенно стихает.
- 2После открытой операции в первые-вторые сутки может возникать отек мошонки, полового члена. Отек постепенно стихает на протяжении 3-4 недель.
- 3В зависимости от интенсивности труда реабилитационный период после вмешательства может занимать от нескольких суток (при микрохирургической варикоцелэктомии и сидячей работе пациента) до одной-двух недель при интенсивном физическом труде на работе. Открытые операции требуют более длительного восстановительного периода.
- 4Первые две недели после хирургического лечения рекомендовано ношение плавок, приподнимающих мошонку. Ношение плавок предотвращает выраженный отек мошонки и снижает болевые, неприятные ощущения.
9.1. Активность пациента
- 1Максимальное ограничение физической активности в день операции. Пациенту рекомендуется как можно больше находиться в постели.
- 2На вторые сутки пациент начинает ходить, постепенно увеличивая расстояние.
- 3Пациенту рекомендуется ограничить любые физические нагрузки (катание на велосипеде, бег, поднятие тяжелых грузов, аэробика) на три недели.
- 4В первую неделю нельзя поднимать более 4-5 кг за раз.
- 5Душ можно принимать после снятия швов. Место, где находились кожные швы, нельзя тереть мочалкой в течение месяца. По истечении месяца после операции пациенту разрешается принимать ванну.
- 6Пациенту следует отказаться на один месяц от посещения бань, саун.
- 7Возобновление сексуальной активности возможно через три недели после интервенции.
9.3. Медицинские препараты
- 1Если пациент принимает постоянно какие-либо лекарственные средства, то эту информацию необходимо передать врачу до операции.
- 2Если пациент принимает антикоагулянты и дезагреганты (варфарин, клопидогрель, аспирини др.), то нужно обязательно сообщить об этом врачу. Как правило, эти препараты заменяются перед операцией на низкомолекулярные гепарины (Фрагмин, Фраксипарин). Сроки возобновления приема препаратов определяются лечащим врачом.
- 3Прием анальгетиков (Кеторолак, Анальгин, Кетопрофен и др.) регулируется врачом. Бесконтрольный прием анальгетиков может привести к ряду осложнений. Наряду с НПВС желательно принимать гастропротекторы (Омепразол, Ранитидин и др.).
- 4Если после операции была назначена антибактериальная терапия, то необходимо строго ее придерживаться
9.4. Уход за раной
- 1В день операции на область раны может накладываться охлаждающий пакет (грелка со льдом) на 20 минут для снижения отека и уменьшения боли.
- 2Необходимо ежедневно обрабатывать послеоперационную рану антисептиком (йод, йодискин, спирт 70%). После обработки на рану накладывается асептическая повязка.
- 3До снятия швов рану мочить не рекомендовано.
- 4После снятия швов (на 10-12 сутки) пациенту разрешено принимать душ. Нельзя тереть мочалкой, губкой область послеоперационного рубца.
9.5. Что должно насторожить в послеоперационном периоде?
- 1Боль не купируется после приема НПВС.
- 2Края раны разошлись.
- 3Повязка обильно промокла кровью.
- 4Признаки инфицирования раны (усиление боли, отек раны, краснота, выделение гноя, лихорадка).
- 5Усиление отека мошонки.
- 6Образование гематомы мошонки.
- 7Боли при мочеиспускании.
Таким образом:
- 1Варикоцеле остается самой частой патологией, приводящей к мужскому бесплодию.
- 2Существует большое число различных методов оперативного лечения. Согласно данным многочисленных исследований каждая из техник обладает рядом сильных сторон и недостатков.
- 3Исход оперативного лечения во многом определяется опытом и навыками хирурга, выполняющего ту или иную методику варикоцелэктомии.
Лапароскопическое вмешательство
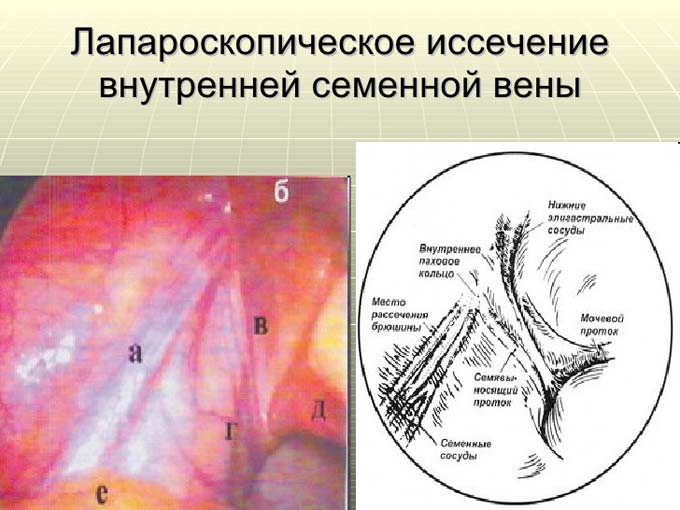
Лапароскопия – современная эндоскопическая технология, лишенная недостатков операции на варикоцеле по Иваниссевичу за счет расширенного доступа не только к пораженной яичковой вене, но и к более мелким сосудам-коллатералям, невидимым при обычных хирургических манипуляциях.
Это стало возможным благодаря высокотехнологичным инструментам – гибкой трубке с миниатюрной видеокамерой на конце, вводимой через маленький надрез в брюшной полости, и трем лапароскопическим портам, которые вводятся в области пупка, в левой и правой подвздошных областях.
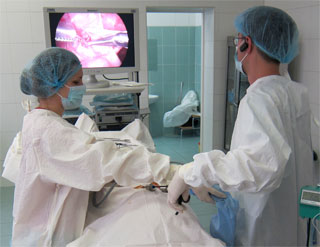
Хирург наблюдает за всем происходящим на экране монитора, выполняя все необходимые манипуляции.
Какие преимущества дает эта разновидность операции варикоцеле и в каких случаях специалисты отдают предпочтение именно ей?
Вот причины для применения лапароскопии:
- Малая травматичность и короткий период нахождения в стационаре (не более двух-трех суток);
- Возможность одновременного перевязывания яичковых вен при двустороннем варианте варикоцеле;
- Бессимптомное течение варикоза вен канатика;
- Низкая вероятность рецидивов (не более двух процентов);
- Хорошая переносимость;
- Высокий косметический эффект.
Кроме того, лапароскопический метод считается лучшим для лечения повторного варикоза вен семенного канатика в тех случаях, когда операцию варикоцеле по Иваниссевичу уже делали ранее, но она дала рецидив. При лапароскопии хирург имеет возможность видеть все коллатерали и другие мелкие сосуды, которые не были видны и не подвергались перевязке при обычной операции, поэтому эффект от такого вмешательства неизмеримо выше, а неприятные последствия – минимальны.
Недостатки метода – в необходимости использования общего наркоза, что не всегда приемлемо из-за имеющихся у пациентов сердечно-сосудистых заболеваний или других сопутствующих патологий. Также для операции требуются специальная аппаратура и навыки проведения лапароскопии у хирурга, что доступно только в больницах достаточно крупных городов.
Операции на варикоцеле методом лапароскопии запрещены, если у больных имеются острые воспалительные или онкологические заболевания брюшной полости. Не проводят их и больным, уже перенесшим несколько лапароскопических вмешательств.
Лапароскопия при варикоцеле целесообразность метода и его эффективность
Варикоцеле среди лиц мужского пола диагностируется в среднем у 36%, из которых у 20-90% (данные исследований различных авторов) выявляются различные нарушения сперматогенеза, а при двустороннем варикоцеле — азооспермия. Варикозное расширение вен гроздевидного сплетения яичка и семенного канатика у 25% пациентов с мужским бесплодием является наиболее вероятной причиной этого патологического состояния.
В настоящее время наиболее часто применяемыми хирургическими методиками при варикоцеле являются лапароскопическая операция и модифицированное микрохирургическое лигирование яичковой вены по Мармару. Большинство урологов-андрологов считают, что хирургическое лечение данной патологии — это основной метод профилактики и один из наиболее важных этапов терапии мужского бесплодия.
Немного истории
Первое упоминание о варикоцеле относится к 16 веку. Тогда свое описание венозной патологии привел известный хирург Ambroise Pare.
В 19 веке впервые взаимосвязь между варикозной дилатацией вен яичка и бесплодием предположил британский хирург Barfield. В последующем хирургами неоднократно упоминалась эта взаимосвязь.
В 50-х годах 20 века были опубликованы результаты лечения пациента с бесплодием (азооспермия) в сочетании с варикоцеле. В результате хирургической коррекции патологии у пациента наблюдалось восстановление фертильности.
Американское общество хирургов стало придерживаться той идеи, что некоторые формы мужского бесплодия могут быть излечены хирургическим путем. Велись дальнейшие разработки по изучению взаимосвязи варикоцеле и мужского бесплодия.
Показания к варикоцелэктомии:
- 1Бесплодие, особенно в сочетании со снижением качественных характеристик спермы, как осложнение варикоцеле.
- 2Гипогонадизм.
- 3Боли в мошонке.
- 4Гипотрофия яичка.
- 5Косметические показания (при выраженном расширении вен мошонки).
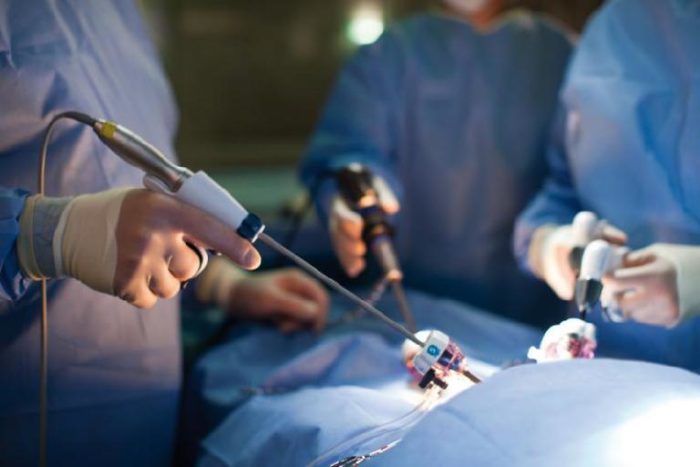
Техника выполнения лапароскопии на варикоцеле
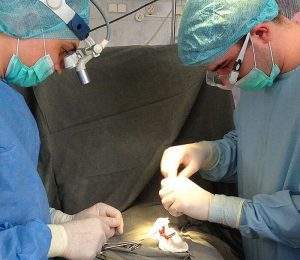
Лапароскопическая варикоцелэктомия — довольно успешный метод лечения этого заболевания. Для проведения операции пациента располагают на операционном столе в лежачем положении.
Ход операции выглядит так:
- Введение анестезии.
- Начинается установка трех лапароскопических портов. Такие инструменты для операции делают проколы в брюшной стенке у пациента. Величина таких проколов составляет около 1 см.
- Прибор для выполнения оперативного вмешательства вводят пациенту в полость живота и подводят к проблемному сосуду.
- Выполняется прижимание сосуда скрепкой из титанового сплава.
- Газовые отложения из сосуда удаляют через произведённые разрезы.
- Удаление инструментов из брюшной полости.
Во время первого прокола брюшной полости и введения в нее инструмента троакара вводят углекислый газ. Это требуется для того, чтобы ход работы не нарушался.
Самый первый троакар вводят около пупка, его диаметр около 10 мм. Данный инструмент нужен для осуществления безопасного ввода видеокамеры, которая будет транслировать ход проведения хирургического вмешательства на экран.
Именно введение камеры позволяет хирургу быстрее добраться к яичковой вене для её пересечения.
После обнаружения таких сосудов, подверженных изменениям и приводящих к заболеванию, начинают их перевязку. Применяют для этой процедуры специально разработанные клипсы.
После выполнения всех манипуляций и устранения проблемных вен инструменты удаляются из брюшной полости. А места, где были произведены проколы для выполнения операции, зашиваются. Длительность операции составляет около часа.
При таком заболевании, как варикоцеле, лапароскопическая операция позволяет избежать травм сосудов и не затрагивает лимфоузлы. Успешное проведение такого хирургического вмешательства напрямую связано с технологической оснащённостью во время проведения операции.
Обязательным условием к проведению операции является наличие варикоцеле. В других случаях операция не проводится.
Автор статьи: nataliya
Получить бесплатную консультацию
Оценить статью:
Лечение варикоцеле с помощью лапароскопической варикоцелэктомии суть и эффективность процедуры
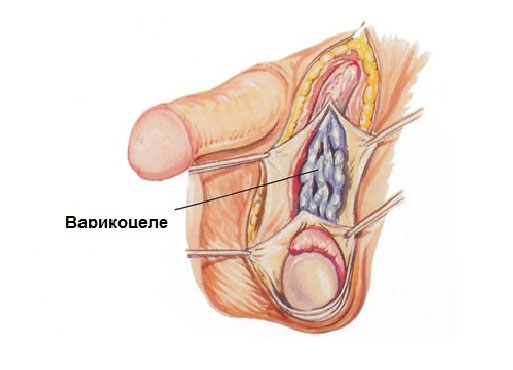
Варикоцеле является заболеванием, при котором происходит удлинение и растяжение извилистых гроздевидных вен. Основным способом лечения считается хирургическое вмешательство и чаще всего проводится при варикоцеле лапароскопическая операция.
Лозовидные (гроздевидные) сосуды необходимы для кровоснабжения яичек и оттока от них жидкости. При варикоцеле в пучке сосудов происходит разрастание деформированных тканей, поэтому кровь направляется в «карманчики» сплетения, а не к яичкам. Варикоцеле диагностируется в среднем у 15-20% мужчин. В 80% заболевание обнаруживают в левом яичке, в остальных случаях чаще диагностирует двусторонний вариант.
Операционный процесс
Перед проведением манипуляции важно, чтобы пациент тщательно подготовился. Для этого потребуется за 8-10 дней до операции выполнит тщательную диагностику
А вот за 12 часов до оперативного вмешательства при помощи клизмы выполнить чистку кишечника, а также не употреблять пищу и воду. Вторая клизма делается перед самой процедурой.
После выполнения всех подготовок пациенту вводят анестезию. Он лежит на спине, его устанавливают три троакара. Первый имеет диаметр 10 мм и оснащен видеокамеру. Его задача состоит в том, что следить за всеми процессами. Внедряют его в область пупочного кольца. Остальные два троакара вводят ниже кольца по две стороны. Процесс внедрения троакаров предполагает нагнетание углекислого газа. Это нужно реализовывать в целях безопасности.
После этого варикозные вены семенного канатика выделяют и запаивают. Для этих целей в современных клиниках задействуют инновационные электросварочные технологии. Конечно, остались еще те клиники, которые по –прежнему применяют металлические клипсы. Но в последнее время от них стали отказываться, так как они могут выпадать и травмировать полость брюшины.
Заканчивается операция удалением углекислого газа. Троакары все изымают, на ранки накладывают пластыри или зашивают кетгутом.
Подготовка к операции и ее проведение
Лапароскопия является простой и безопасной техникой удаления варикоцеле. Она имеет минимум осложнений, и человек после нее быстро возвращается к нормальному образу жизни. При варикоцеле лапароскопическая операция назначается пациентам с почечными кистами, паховыми грыжами, рецидивом недуга.
Перед тем как будет проведена лапароскопическая операция на варикоцеле, мужчина должен пройти стандартное медицинское обследование в поликлинике за неделю до операции. Это общий анализ мочи и анализ крови на вирусы иммунодефицита человека, гепатиты. Если никаких противопоказаний не выявлено, то пациента начинают готовить к лапароскопии.
Для этого нужно выполнить следующие действия:
- За 8 часов до оперативного вмешательства не есть и не пить (даже воду). Если предписано употребление лекарств, то их запивают глотком воды.
- Необходимо предупредить доктора обо всех принимаемых лекарствах.
- Перед операцией проводят очистительную клизму.
- Несмотря на то, что лапароскопическое варикоцеле исключает прямой контакт с паховой областью, необходимо удалить волосы с половых органов и лобка, чтобы их частички не попали внутрь организма во время проведения операции.
Как проходит операция
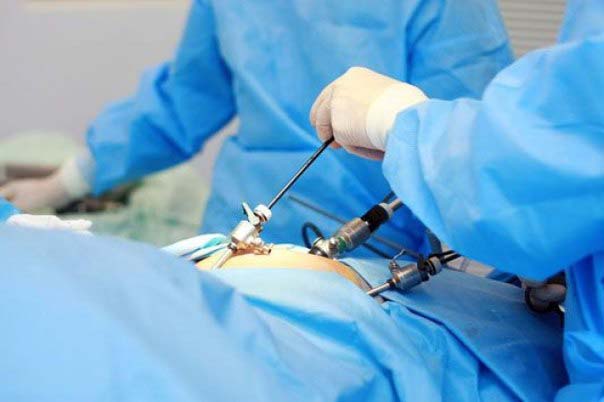
Лапароскопия при варикоцеле проводится под общим наркозом. Вполне возможно проведение операции и под местной анестезией, если нет осложнений. Под каким наркозом делают лапароскопию, решает врач. Во время операции пациент располагается на спине. Тело больного приподнимают на 15 градусов, чтобы сместились некоторые органы брюшной полости для облегчения проникновения к семенным канатикам. Пациенту дают общую анестезию, врач делает три пятимиллиметровых прокола в брюшной полости и на область живота устанавливают 3 троакара (хирургические инструменты в виде полых трубок для проникновения в организм человека). Они вводятся через специальные проколы в брюшной полости.
Каждый элемент располагается в определенном месте. Первый троакар размером 10 миллиметров устанавливают в область пупочного кольца. В него вводят лапароскоп (микрокамеру на тоненькой трубочке). С ее помощью можно увидеть на экране монитора, что происходит внутри и провести операцию. Два других троакара размером 5 миллиметров устанавливают по обе стороны от пупочного кольца. Они предназначены для введения инструментов.
С помощью иглы Верша через прокол ниже пупка брюшная полость наполняется углекислым газом для более безопасной работы врача. Вводится камера, и с ее помощью находят и осматривают тестикулярную вену.
На экране врач определяет участок с несколькими узлами. Выделяют расширенные вены семенного канатика, и происходит их перевязка. С обеих сторон узла сосуд передавливают зажимами. Его края скрепляют специальными медицинскими скобками из титана, которые не позволяют пучку снова разрастись, что сокращает риск рецидивирования.
ВАЖНО ЗНАТЬ! Вообще лапароскопическое удаление варикоцеле выполняют несколькими способами. Это склерозирование яичковой вены, мини-баллоны и специальные спирали для блокировки тестикулярной вены
Но самым прогрессивным способом считается применение титановых скоб, которые не отторгаются организмом.
После проведения скрепления прикрепляют пораженный участок к стенке здорового сосуда, и кровь направляется к органу. После перевязки вен ушивают оболочки семенного канатика. Затем извлекают троакары, зашивают проколы и на них накладывают антисептические повязки. На этом лапароскопическая операция считается законченной, и пациента перевозят в палату. Пациентов часто интересует вопрос: сколько длится операция-лапароскопия при варикоцеле. Стандартно длительность процедуры составляет 45 – 60 минут.
Как проходит лапароскопическая операция варикоцеле покажет следующее видео.
Лапароскопия варикоцеле виды операций
В зависимости от состояния мужчины с варикоцеле операции с лапароскопией назначаются различные, направленные как на устранение патологии, так и получение важной информации. Виды лапороскопических операций:
Виды лапороскопических операций:
- Диагностическая. В сложных ситуациях требуется диагностика паховой вены, но зачастую процедура не требуется — определить состояние вен можно с помощью УЗИ и пальпации мошонки.
- Оперативная. Вмешательство проводится непосредственно для иссечения яичковой вены. Может сразу включать диагностический этап.
- Контрольная. При рецидиве варикоцеле возможно введение в брюшную полость только видеокамеры, которая позволит выявить причины ухудшения состояния больного.
Что касается методов эмболизации яичковой вены, то существует несколько способов. Введение склерозанта (особой суспензии) позволяет быстро устранить поврежденную вену, однако метод противопоказан пациентам с сердечно-сосудистыми патологиями из-за риска развития тромба.
Наличие двустороннего варикоцеле может быть устранено в одну процедуру исключительно лапароскопическим методом.
При лечении рецидивов варикоцеле, устраненных другими оперативными методами, лапароскопический способ равным образом демонстрирует рациональность его применения благодаря минимальной травматичности.
В других случаях требуется проведение двух разрезов, которые создают ощутимый косметический дефект.
Во время диагностической лапароскопии при варикоцеле также проще всего определить тип яичковой вены, идущей одним стволом или множеством мелких сосудов (так называемый тип строения рассыпного типа).